
En kartläggning av tändernas status är en vanlig regelbunden undersökning för att undersöka tändernas status. Denna röntgen genomförs oftast då hos den egna tandläkaren. Vid röntgen hos egen tandläkare placeras en ”röntgenfilm” i munnen på patienten sk. intraoral röntgen1Intra=inuti, belägen i.., oral=i eller något som hör samman med munnen..
Man kan använda olika diagnostiska metoder för att kartlägga en sjukdom i tänderna. Förutom den vanliga röntgenundersökningen hos egna tandläkaren kan det behövas mer specialiserad röntgenundersökning för att få en riktig diagnostik och kartläggning inför behandlingsåtgärder. Den kan även röra sig om röntgen för att följa upp behandlingsåtgärder.
Man bedömer att mer än hälften av en tandläkares tid går åt rebehandling av tidigare lagade tänder där karies återkommer i och omkring en tidigare tandfyllning. Det betyder inte att tandläkaren tidigare gjort en sämre behandling utan att patienten fortsätter med täta måltider, godis mellan måltider, fortsatt hög konsumering av läsk eller andra sura drycker, mm.
Indikation
Den absolut vanligaste anledningen för en röntgenundersökning av tänderna hos den egna tandläkaren, utanför de vanligtvis återkommande årliga undersökningarna, är tandvärk, ihållande ilning i tand, tandtrauma (skada), värkande visdomstand, tandlossning (parodontit), mm. För dessa undersökningar, som oftast inkluderar röntgen, ringer man bara sin egen tandläkare och bokar en tid.
Röntgenundersökning av tänderna hos en odontologisk röntgenenhet eller specialisttandläkarenhet kräver en klar klinisk indikation för tandsjukdom eller inför specifik åtgärd hos den patient som ska genomgå en mer avancerad röntgenundersökning.
Ett besök på en röntgenavdelning för undersökning kan således bero på behov av speciell bildtagning eller undersökning som underlag i planeringen inför kommande behandling/kirurgi hos den egna tandläkare, specialisttandläkare, käkkirurg, annan specialistläkare, mm. Det kan då gälla röntgendiagnostik inför resp efter [tandreglering] (bild), tandlossningsbehandling, uppföljning av behandling, oklara symtom eller annan käkkirurgisk åtgärd.
Svårbehandlade, oroliga patienter liksom i en del fall barn kan även komma trots avsaknad av indikation för röntgen på specialistklinik.
Patologi
Karies

Karies på tänderna är en mycket vanlig tandsjukdom som även betecknas som en livsstilssjukdom. Karies orsakas av att vissa munbakterier2Mutansstreptokocker, orala laktobaciller, mfl. bildar syror på i tandbeläggningen som löser upp och för bort mineraler från tandens yta dvs. en mineralförlust av tandens hårda yta. Dessa vanliga bakterier i munnen bryter ned jäsbara kolhydrater3Tex. socker. från föda, dryck, mm. och efterlämnar en restprodukt i form av mjölksyra som då sätter sig på tänderna vilket medför en mineralförlust av tandens hårda vävnader (tandemaljen). Denna process då bakterierna bryter ner den intracellulära sockerhalten till restprodukten mjölksyra startar efter ca. 30 minuter. Kariesangreppet börjar oftast under tandytan (ca. 50µm) i de fisurer (sprickor) som normalt finns i emaljen sk. ”subsurface lesion” (skada strax under ytan). Kariesskadan är intakt när tandens yta inte är påverkad utan kariesangreppet endas syns som en brytning i ljus. Kariesangreppet kan stoppas i detta stadie utan behandling om tandmiljön ändras i form av ändrade matvanor, mm. där munbakterierna får minskad tillgång till jäsbara kolhydrater (socker).
Saliv4Saliv utgörs till 99,5% av vatten. Övriga komponenter i saliven är proteiner, glykoproteiner samt mineraler (kalcium och fosfatsalter). En normal salivinflöde till munhålan utan yttre påverkan är ca. 0,25ml/min. Vid extern påverkan (föda, lukt, mm.) är salivflödet ca. 1ml/min. utgör den mekanism med att återföra mineraler till tandens yta efter ett surt angrepp vid måltiderna.
Äter man föda, mellanmål, godis, mm. med korta mellanrum bildas återkommande syra på tänderna snabbare än vad saliven i munnen hinner med att ersätta de bortfrätta mineraler med nya mineraljoner på tändernas. Tändernas yta får en sur miljö (lågt pH-värde) där tandytan samtidigt tappar mineraler snabbare än de kan ersättas av saliven sk. demineralisering. Framför allt utgör godis med ett högt sockerinnehåll ett kraftig ökning av mjölksyra från munbakterierna (mutansstreptokocker).
Ju mer socker bakterien måste ta emot desto mer mjölksyra produceras av denna bakterier för att inte själv gå under av en stor sockerbelastning men som då fräter på tandens yta.
Måltidstillfällen med längre tidsintervall mellan varje intag minskar syraproduktionen hos bakterierna vilket ger saliven större chans att mineralisera tändernas yta sk. remineralisering. Vanligt vatten (naturell) bidrar inte till en demineralisering av tandens yta.
Karies tar, vid normal tandhygien, lång tid (oftast flera år) att utvecklas. Om värsta tänkbara förhållanden för tändernas miljö för kariesangrepp inträffar där en person intar sockerprodukter en gång i timmen under dagtid alla veckans dagar tar det några veckor innan man kan se en kariesskada på tänderna.
Kariesangrepp kan delas in i två typer där dels en aktiv karies har ett snabbt förlopp och återfinns främst hos patienter med osund kosthållning (läsk/saft, mm. flera gånger per dag) samt muntorrhet.
En inaktiv (kronisk) karies betyder att tar väldigt lång tid på sig att progrediera såvida kost- och dryckeshållningen inte ändras till det sämre (se ovan). Vid flertalet fall behöver dessa stillsamma kariesangrepp inte lagas ifall de inte rent estetiskt stör.
Orsaker till karies kan vara:
- Födoinnehåll utgör den största faktorn för att utveckla karies.
- Intag av jäsbara kolhydrater (socker) flertalet gånger per dag och mellan ordinarie måltider.
- Dålig munhygien (utebliven tandborstning med fluortandkräm).
- Muntorrhet5Muntorrhet (hyposalivation) är en salivsekretion på under 0,1ml/min utan yttre påverkan. Förutom ökad risk för karies utgör muntorrhet även en ökad risk för infektioner i munnen tex. kandidos (svamp)..
Kariesskador kan namnges olika beroende på när och var på tanden angreppet skett.
- Emaljkaries (glattytekaries). är den vanligast är kariesskador i emaljen. Sitter vanligen i kindtändernas sida mot kinden (buckalt) samt underkäkständernas insida (lingualt/mot tungan).
- Fissurkaries sitter nere i tandfickorna och kan vara oupptäckta under en längre tid. Sprider sig lätt till dentinet från denna plats.
- Approximalkaries sitter mellan tänderna där två tänder berör varandra.. som sedan kan sprida sig in i dentinet (tandkroppen).
- Rotkaries (rotytekaries) utgör en annan lokalisation för kariesangreppet. Denna karies sitter då nere på tandroten (tandhalsen) på rotcementet eller direkt på dentinet i de fall rotcementet redan är borta.
- Dentinkaries betyder ett kariesangrepp på själva tandroten. Dentin liknar till viss del sammansättningen i vanlig benmassa (skelett) men där benceller enbart finns närmast tandpulpan. Närmast tandcement och emalj finns inga benceller varför skador i dentinet inte läker likt andra skelettskador.
- Sekundärkaries betyder ett nytt kariesangrepp i redan behandlat ställe på tanden.
Behandling av karies görs med mekanisk fyllning (fyllningsterapi) av det hål som återstår efter att kariesangreppet borrats bort.
Det är dock viktigt att inte bara behandla sjukdomen utan även påverka de omständigheter som orsakar denna tandsjukdom genom ändrad kosthållning, tandvårdshygien, rådgivning, förebyggande åtgärder, mm. Patienter som vill undvika framtida kariesskador måste ev. ändra på sin livsstil som på pappret kan te sig enkelt.
Röntgenstrålen tränger lättare igenom områden på tänderna som har lite eller ingen mineralisering (pga. karies, etc.) vilket då avtecknar sig som mörkare partier på röntgenbilden av tänderna. Mycket små kariesangrepp kan oftast inte ses på röntgenbilden utan får då diagnostiseras genom visuell inspektion av tandläkaren.
Med röntgen kan man relativt tidigt upptäcka karies som inte är åtkomliga med annan diagnostisk metod. Röntgen kan även avgöra kariesangreppets utbredning samt djup i relation med tandpulpan vilket har betydelse för vilken behandling som ska sättas in.
Erosionsskada
Erosionsskador är en förlust/förslitning av tandytan som orsakas av mekanisk påverkan genom sura lösningar påverkar emaljen. Denna förslitning av tandytan kan utgöras av kost och dryck (externa faktorer) eller sura uppstötningar från magsäcken (interna faktorer).
Tandskador efter erosion av tandens yta ses oftast inte med blotta ögat där den enda skillnaden på tanden kan vara en matt yta (normalt blank). I förlängningen efter erosionsskador är en blottläggning av dentinet6Dentin utgör tandens huvudsakliga kropp som täcks överst av emalj och under tandköttet i käkbenet (roten) av cement (mineraliserad yta)..
Orsakerna till tanderosion är ett stort intag av sura eller kolsyrade drycker. Det har gjorts studier av ungdomar där det inom viss ålder visat på erosionsskador i hälften av populationen. Orsaken tillskrivs då främst kolsyrade drycker.
Visa dryckers surhet och risk för erosion:
- Coca cola: pH 2,5, medium risk.
- Apelsinjuice: pH 3,8, hög risk.
- Apelsinläsk: pH 2,9, medium risk.
- Öl: pH 4,4, låg risk (!).
Behandling av erosionsskador går ut på att ta bort riskfaktorer så som läsk, juice, mm.
Tandlossning
Tandlossning (parodontit) innebär ett minskat fäste för tandens rothinna (cement) mot käkens ben. Denna förändring börjar med gingivit (inflammation i tandkött) som beror på inflammatorisk process i gingivan (tandköttet) runt tandhalsen som efter hand sprider sig djupare ner kring tandens förankringsapparat. Denna inflammatoriska process kan även lösa upp benet kring tandroten (osteolys). Detta är en kronisk process som obehandlad så småningom leder till att tanden lossnar från sitt fäste i käken.
På röntgen ses denna avsaknad av benmassa som mörka partier längs tandroten. Benet kring tandroten kan även reagera med en kraftig förtätning av ben (osteoskleros) kring tandroten som då på röntgenbilden här avtecknar sig som vitare partier.
Parodontit kan vara resultatet av dålig munhygien, dåliga matvanor, dålig kosthållning, rökning eller ändrad bakterieflora i munnen. Man bedömer att ca. 11% alla personer i Sverige över 15 år har någon form av parodontit. Symtomen på parodontit debuterar vanligen mellan 35-45 års ålder. I hela världen bedömer WHO7Världshälso organisationen. att ca. 1 miljard människor är drabbade av parodontit.
Man har på senare tid kunnat konstatera att det föreligger ett samband mellan hjärt-kärlsjukdom och parodontit. Olika studier har visat att parodontit ger en förhöjd risk att dö i hjärtinfarkt i allt mellan 2-3 gångers överrisk till 47% risk för hjärtinfarkt baserad på aktiv/kronisk parodontit.
På senare tid har man även antytt ett samband mellan parodontit och cancer (generell cancer). Under senaste pandemin med Covid-19 antyddes ett samband där parodontit förvärrade förloppet av infektionen med en signifikant ökad risk för svårare komplikationer efter en sars-cov-2 infektion (Covid).
Således finns andra alvarliga risker med parodontit förutom att tänderna riskerar att lossna från käkbenet.
Trauma
Mindre akuta skador på tänderna kan vara rena tandbrott efter trauma (olycka) där en bit av tanden eller hela tanden lossnat. Dessa skador kan utredas och diagnostiseras hos den egna tandläkaren.
Kraftigare våld kan frakturera endera eller båda käklederna. Fraktur i överkäken är alvarlig då de ofta involverar även andra skador i ansiktet där en röntgen då primärt måste inriktas på utredning av dessa ofta komplexa ansikts-/skallskador och sekundärt på ev. tandskador. Våld mot överkäken kan ge en isolerad överkäksfraktur men kan involvera ögonhålans nedre kant. Ansiktsskelettet är uppbyggd av ”stödpelare” som utgörs av tjockare strukturer i olika riktningar som håller ihop skelettet i näsa, ögonbotten, kindben, mm. Frakturer som involverar ögonhålan kan ge svåra skador på själva ögonbulben, ögonmusklerna samt synnerven baktill i ögonhålan. Riktigt omfattande skador i ansiktsskelettet kan leda till att ansiktets ben lossnar från skallens ben (Le Fort III).
Frakturer i underkäken uppstår i regel i samband med trafikolyckor eller direktvåld mot ansiktet (slag). Underkäksfraktur som involverar en tandrot betraktas som en öppen fraktur och bör behandlas med antibiotika. Patient som har en fraktur genom en tandrot som dessutom saknar tanden bör även röntga svalg och lungor så denna tand inte sitter någonstans i dessa organ.
Vid trauma mot ansikte och käkleder görs initialt alltid en akut datortomografi (CT). Vid senare kartläggning av tandskador i samband med ansiktsfrakturer eller kontroll av läkning/behandling görs oftast en enkel OPG (ortopantomogram).
Annan käkkirurgi
En stor del av de käkkirurgiska ingrepp utgörs av tandimplantat. I samband med implantat i käken kan en rekonstruktion med bentransplantat behöva göras av patientens eget ben eller konstgjort ben om det saknas benmassa för fixeringen av implantatet.
Annan stor del av arbetet på en käkkirurgisk enhet utgörs av extraktion8Betyder utdragning. av svåra [visdomständer] (bild), kvarvarande tandrötter efter tidigare extraktion, mm.
Även andra defekter så som medfödda avvikelser i tänderna, i munhålan, i käken och inom närliggande strukturer kan åtgärdas genom käkkirurgi. Inom den käkkirurgiska enheten behandlas även käk- och ansiktsfrakturer, ansiktsmissbildningar, rekontruktiv kirurgi efter cancerbehandling, smärttillstånd i käke och käkled, mm.
Tandreglering
Det kan finnas behov av tandreglering (ortodonti) vid tandställningsfel som när tänder sitter snett, patienten har under-, över-, korsbett, har för lite eller för mycket tänder som inte får plats eller när bettet inte passar. En tandreglering kan även göras på spruckna tänder. Barn och ungdomar med medfödda defekter i käke och tänder är en vanlig patientgrupp för tandreglering.
Tandreglering har oftast estetisk orsak där patienten inte är nöjd med sina tänder vilket då även påverkar deras livskvalitet. Tandreglering på tänder behandlas oftast med någon typ av tandställning. Rent kosmetisk kan patienten även få [tandbro] (bild), brygga eller liknande tandsubstitut.
Tandställningar finns numera i flertalet modeller från de traditionella som sitter fast på framsidan av tänderna med brackets (hållare) till mer moderna avtagbara genomskinliga skenor som inte syns.
Behandling med fastsittande tandställning tar oftast 2-2,5 år där man regelbundet, med några veckors mellanrum, justerar tandställningen. Inledningsvis samt vid justering av tandställningen under pågående behandling kan patienten uppleva mer eller mindre smärta i käken. Studier har visat att lättare karies (kritkaries) där emaljens hinna inte brutits igenom är relativt vanlig (40-50% av alla patienter). Förebyggande åtgärder för denna risk för karies är mycket god munhygien.
Det kan även behövas en röntgen för att kontrollera tändernas läge och effekten av behandlingen. När behandlingen är avslutad fås ofta en fastlimmad metalltråd på baksidan av tänderna eller betskena (nattetid) så de inte återgår till sin gamla plats.
Vid större tandfelställning eller bettavvikelse på barn och ungdomar, där tänderna inte får plats, växer rejält snett, där käklederna vuxit olika mycket så bettet inte alls går ihop, kraftigt över-underbett, etc. krävs eventuellt ett kirurgisk ingrepp (ortodontisk kirurgi). Ett kirurgiskt ingrepp i käkarna görs inte innan barnet växt färdigt. Inför en operation behövs oftast även en tandställning för korrigera käke och tänder så pass att det kirurgiska ingreppet inte blir så omfattande. Det behövs alltid även en tandreglering med tandställning efter en käkoperation.
Metod
Tandröntgen
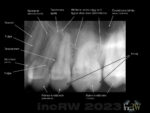
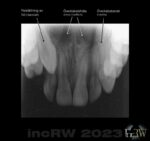
Vid röntgen av tänderna i samband med den årliga undersökningen tar man intraorala bilder för ett sk. tandstatus. Vid denna undersökning tittar man då enbart på själva tänderna (tandkrona och det marginala benet).
För de normalt 4 röntgenbilderna som tas används Bitewing-filmer9Namnet bitewing kommer av den pinne patienten biter i som håller tandfilmen på plats innanför tänderna. Denna pinne visar också den parallella (vinkelräta) riktningen mot filmen i munnen. där röntgenfilmen sitter påmonterad på en pinne som patienten biter om för att hålla filmen stabil inuti munnen.
Samma metod används för en helstatusundersökning där samtliga tänder, tandrot och omgivande benvävnad röntgas. Denna omfattar då i regel ca. 22 små bilder.
En detektorplatta/tandfilm (2×3,5 cm, 3×4 cm, 5×7 cm) eller bildsensor placeras i munnen eller genom att man biter ihop över den pinne (Bitewing) som håller tandfilmen.
Röntgeröret vinklas därefter så man projicerar parallellt eller axialt mot det aktuella området beroende om undersökningen gäller en speciell tand, flera tänder eller alla tänderna.
Vid dessa röntgenundersökningar sitter/halvligger patienten i en stol.
OPG
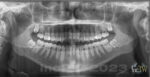
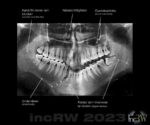
Bildtagning med en sk. [orthopantomograf] (OPG) (bild) ger en panorama-bild över båda käkarna, käklederna och samtliga tänder på en och samma bild.
Denna röntgen sker med speciell röntgenutrustning där röntgenrör och en digital filmkassett roterar runt patientens huvud under själva exponeringen. Vid denna röntgen är det viktigt att fixera huvudet med hjälp av pannband, käkhållare, hakstöd med bitblock, mm. så att huvudet inte lutar åt någondera håll.
Patients huvud fixeras efter de inbyggda ljuslinjer som sätter referenser på placeringen av ansiktet och käken i apparaten. Det är mycket viktigt att ansikte och käkar är rätt placerade
Denna undersökning bör göras stående vilket beror på att patientens kroppshållning då medför att ryggen blir mer rak vilket medför att röntgenstrålen får kortare väg genom kotorna än om patienten står framåt- eller bakåtlutad. Patienter som har svårt för att stå kan dock få göra denna undersökning sittande. Patienten har även handtag att hålla sig i för att stå/sitta stadigt medan apparaten under bildtagningen roterar runt huvudet.
Vid bildtagningen ombeds patienten föra tungan upp mot gommen (överkäkens tak) och hålla den still där under tiden bildtagningen sker.
Specialutbildad tandsköterska eller röntgensköterska genomför de flesta av dessa röntgenundersökningar.
Bilderna från röntgenundersökningen granskas sedan av en övertandläkare, tandläkare eller annan specialist i odontologi.
Anatomi
Munhålan
Munhålan (cavum oris) är det ”organ” som här tilldrar mest intresse. Munnen/läpparna (rima oris) utgör första delen av hela matsmältningskanalen därefter kommer en lång rad organsystem i följd vari födan bearbetas för att så småningom passera ut via ändtarmen som restprodukter. Läpparna består utav tunn hud (epitelskikt) som får sin mer rosa färg av den rika blodförsörjning som finns till läpparna.
I munhålan bearbetas föda som stoppas in av tänderna och saliven innan den via matstrupen förs ner till magsäcken.
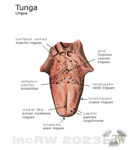
Tungan (lingua) är i praktiken en enda stor muskel som dessutom är kroppens rörligaste muskel. Tungmusklerna utgörs av tvärstrimmig musklatur och är indelade i två skikt. Det yttre skiktet tungmuskler har sitt ursprung från omgivande skelettstrukturer i käkbenet. De yttre tungmusklerna utför lägesförändringar av tungan. Det inre lagret av tungmuskler fäster inte i någon extern struktur utan ligger helt i själva tungan. De inre tungmusklerna ändrar formen på tungan.
Tungan delas in i olika delar, tungkroppen, tungspetsen samt tungroten.
På den sträva tungryggen (ovandsidan) sitter så kallade papiller grupperade som ses som små upphöjda knutor på tungan. Det finns 4 typer av tungpapiller, trådformig och svampformig papill som framför allt är tungans ”känselorgan” samt vallgravs– och bladpapiller som är försedda med smaklökar som har direkt förbindelse med smaknerverna. Det finns även smaklökar i mjuka gommen (strax före gomspenen). Man beräknar att det finns ca. 10.000 smaklökar utspridda över tungan. Smaklökarna på tungan byts ut i snitt var 10’e dag då de utsätts för stort slitage vid födointag.
Trots denna stora mängd smaklökar kan smaksinnet endast urskilja salt, sött, surt och beskt. Tungspetsen är känslig för söta kemikalier medan smaklökar längre bak mot tungroten mer reagerar på beska.
Luktsinnet däremot kan urskilja en mycket stor mängd luktämnen vilket sker i de sk. luktreceptorerna som sitter i näshålighetens tak. När föda bearbetas i munnen når ånga från födan i munnen upp till näsans luktreceptorer vilket ger den sk. aromen. Man tror att många ”smaker” man tror sig uppleva i munnen i själva verket utgörs av aromämnen som stiger upp till näsans luktreceptorer som ger denna förvillelse av smakupplevelse.
Munhålan kläds med en slemhinna som består av flera skikt av skivepitel som ska motstå stora mekaniska påfrestningar då föda bearbetas i munnen. Den slemhinna (gingivan) som täcker tandbenet är en speciell förhårdnad slemhinna (keratiniserad) som ska motstå mycket hård mekanisk ”arbetsmiljö” runt tänderna samt utgöra ett bra skydd mot infektioner runt tandhalsen.
Cellerna i munslemhinnan byts ut med några timmars mellanrum då denna slemhinna i munnen utsätts för stor mekanisk påverkan vid tuggning och sväljning av föda.
Tänder
Tänderna börjar utvecklas redan i 6-7 fosterveckan då epitelceller i vissa delar av den blivande munslemhinnan börjar öka i antal och bilda en epitelplatta den sk. tandlisten. I denna tandlist i munslemhinnan börjar det bildas 5 st. mjölktänderna, som små knoppar (emaljorgan), i vardera käkhalva. Bakom dessa blivande mjölktänder bildas ytterligare ett emaljorgan som så småningom blir en permanent kindtand (molar). Från 3’e fostermånaden börjar ytterligare emaljorgan bildas inuti vävnaden till det blivande käkbenet som då kommer att blid e permanenta tänderna. Kronan bildas först varefter roten bildas och till sist tandens hårda ytskikt som efterhand växer utåt och lämnar ett tomrum med mjuk vävnad efter sig inuti tanden som då blir pulpan.
Mjölktänderna (20st) börjar bryta fram genom tandköttet vid 6 månaders ålder. Samtliga mjölktänder brukar kommit fram vid 2-3 års åldern. Dessa ersätts från ca. 6 år ålder upp till 13 års åldern av de permanenta tänderna (32st). Visdomständerna (3’e molaren) längst bak i tandraden föregås inte av några mjölktänder utan de är permanenta från början och växer ev. fram först vid 18-25 års åldern. Hos många växer dessa tänder inte fram alls.
Det är relativt vanligt med rubbningar vid genombrotten för tänderna såväl tiden för detta som ordningsföljden.
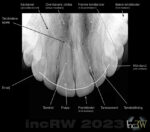
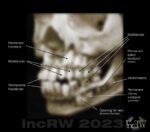
Man har som vuxen normalt 32 tänder. Dessa är i vardera käke 4 framtänder, 2 hörntänder (i överkäken) och 10 kindtänder. Längst bakom sista paren kindtänder sitter i käkbenet de sk. ”visdomständerna”. Dessa växer oftast inte ut.
Tänderna sitter förankrade i håligheter i käkbenet som kallas tandalveoler. Dessa håligheter kan utgöras av ytterligare två eller tre distala håligheter beroende på typ av tand och dess antal [tandrötter]. De kraftigast förankrade tänderna är hörntänderna i överkäken som även är de längsta tänderna i käken.
Tänderna är utformade för att bearbeta födan på olika sätt.
Framtänderna har en tandrot och vars krona kan liknas vid en spade som har till uppgift att bita av delar av föda.
Hörntanden (caninen) är längst av överkäkens tänder som sitter förankrad i en tandrot. Det finns även en hörntand i underkäken men är inte lika markerad som överkäkens.
Främre hörntänderna (premolarer) kan ha såväl en som två tandrötter. Dessa tänder har en tuggyta vilket är till fört att mala födan i mindre beståndsdelar.
Bakre hörntänderna (molarer) är störst av tänderna och har två till tre tandrötter beroende var och i vilken käke de sitter. Dessa hörntänder har således fler rötter som dock är kortare än övriga tänders men kan sitta väl så hårt fast i käkbenet. Med dessa stora tuggytor mals kraftig föda sönder.
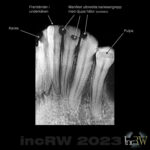
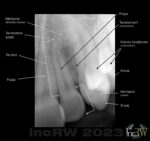
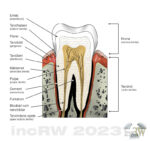
Tändernas emalj (kronan) är hård och slät och utgör det absolut hårdaste materialet i människokroppen och har ett värde på 5-8 på Mohs hårdhetsskala10En hårdhetsskala av den tyske mineralogen Fredrich Moh som graderade 10 ämnen i hårdhet (repning av ytan) mellan 0 och 10. Vatten har värdet 0 medan diamant får värdet 10.. Emaljen består av ca. 86% hydroxylapatit11En mineralförening som innehåller bla. kalcium.kristaller, 2 % av annat organiskt material (protein) samt ca. 12% vatten.
Emaljen är uppbyggd runt tanden som prismor in mot tandroten (dentin). I fissurerna (sprickorna) mellan dessa prismor finns vätska. Det är i denna vätska som bakterierna i samband med födointag startar en en syrangrepp och utlakning av mineraler vilket medför en grogrund för ett kariesangrepp. Själva emaljen känner inte av ett kariesangrepp eller annan skada. Förnimmelse av skada eller sjukdom fås först vid påverkan på dentinet.

Tandroten (dentin) utgör själva konstruktionen av tanden. Dentinet finns under kronan och omslutes av tandcement. Dentinet kan liknas vis skelettets benstruktur och består av ett mineraliserat kollagent nätverk samt av en stor mängd kanaler (dentinkanaler) som strålar in mot pulpan. Dessa otaliga dentinkanaler12En dentinkanal har en diameter på 1-3 µm. är fyllda med dentinvätska. Det är i dentivätskan det bildas mineraler.
Dentinet består av ca. 45% mineraler, 25% vatten samt 30% proteiner.
Tandroten omsluter i sin tur pulpan (tandnerven) som är en mer mjuk struktur som innehåller nervtrådar och blodkärl. Pulpans blodkärl och nerver har förbindelse med det omgivande käkbenet genom små kanaler i tandroten sk. dentinkanaler. Det är när pulpan påverka av en sjukdom som man får svår tandvärk.
Tandcement (cementum) är höljet runt tandroten nere i käkbenet och utgörs av kollagena trådar som förankrar tanden genom omgivande gingiva till benytan med rothinnefibrer.
Käkbenet
Käken består av överkäksbenet (maxilla) samt underkäksbenet (mandibula). Underkäken är vid födseln ett parigt ben dvs. den är delad i två halvor sammanbundna med brosk framme i hakan. Dessa två separata käkhalvor växer ihop under det första levnadsåret och utgör sedan ett helt homogent käkben.
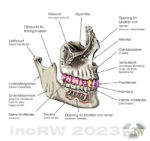
Käkbenet kring tandraden bekläds av tandkötet (gingivan). Denna gingiva har en fast konsistens med en ytstruktur som liknar apelsinskal som ger ytan ett matt utseende. Gingivans undre struktur smälter samman med käkbenet och är helt orörligt mot underlaget (benet).
Gingivan uppe vid tandhalsen sk. fria gingivan är mer mjuk och ligger an/fäst mot gränsen mellan tandemaljen och tandroten. Tjockdelen på gingivan i denna nivå (gingiva propria) är ca. 3-8mm brett. Längre ner från tandraden smalnar gingivan av för att sedan övergå till munslemhinna.
Det är bakom denna gingivarand runt tanden det normalt finns tandfickor (gingivalsulcus) vilket mäts regelbundet vid undersökningarna hos den egna tandläkare. Ett normalt djup i dessa fickor är 1-3 mm. En inflammation i tandköttet ger en gradvis vidgning och fördjupning av tandköttsfickan.
Gingivan sträcker sig även ner längs utsidan på tandroten (mucogingivallinjen) och dess cement för att slutar först vid tandrotens spets. Detta betyder at tanden inte sitter helt fast och stumt förankrad i käkbenet utan det finns en tunn spalt (0,2-0,5mm) mellan tandroten och det omgivande käkbenet (alveolära benet). Denna tunna spalt med gingiva och fixationstrådar utgör även en ”skyddskudde”, om än liten, som upptar stötar som träffar tanden och fördelar kraften mot det omgivande käkbenet.
Från tandens rothinna löper otaliga rothinnefibrer över och in i benhinnan vilket utgör tandens fixation i käken (parodontiet). Längs rothinnan löper även blodkärl och nerver.
Överkäken utgör en del av främre ansiktsskelettet (corpus maxillae). Inom denna struktur finns bla. de luftfyllda käkbihålorna (sinus maxillaris) vars ”golv” gränsar alldeles ovanpå de främre kindtändernas (premolarer) tandrötter. Denna gräns mellan bihåla och tandrötter kan ibland endast utgöras av ett tunt skikt slemhinna. Detta kan leda till att infektioner i dessa kindtänder lätt sprider sig till bihålan som då medför en bihåleinflammation (sinuit).
Underkäken är den käkdel som utför tuggrörelserna. I stort alla tuggmuskler fäster i underkäken. Tuggmusklerna brukar delas in i grupper av muskler.
- Munslutamusklerna utgör av 3 parigt mycket kraftiga muskler (tinningmuskeln, tuggmuskeln, vingmuskeln) som utför den egentliga tuggningen. Dessa har sina ursprung uppe på dels ansiktets okbågar samt skallens sida (temporalbenet) och fäster kring underkäkvinkeln.
- Munöppnarmuskler är även de 3 pariga muskler (munbottenmuskeln, hak- och tungbensmusklen, den tvåbuktiga muskeln) sitter belägna på underkäkens undersida och fäster vid tungbenet. När dessa muskler drar ihop sig (kontrahera) så dras underkäken nedåt och munnen öppnas.
- Muskler som för underkäken i framåt samt i sidled. Denna muskel sitter fäst framme i överkäken och löper runt underkäkens ledhuvud. Vid kontraktion (ihopdragning) dras underkäkens ledhuvud frammåt och man får ett ”underbett”.
Muskler som öppnar, sluter och formar läpparna (munnens ringmuskel) ingår i ansiktets mimiska muskler. Skrattmuskeln (musculus risorius) sitter fäst strax under huden bredvid munnen som drar på smilbanden vid kontraktion och bildar då även den sk. skrattgropen.
