Levern tillsammans med lungorna en vanlig plats för förändringar såväl benigna, maligna tumörer som metastaser. Flertalet av maligna förändringar inom levern eller längs med gallvägarna leder ofta till gulsot (ökad mängd bilirubin i blodet) då gallavflödet från levern till tarmen stoppas upp (ocklusion) av en växande förändring som klämmer till en gallväg. Symtomen från ett stoppat avflöde för galla ger gulsot (ikterus) som är den anledning som patienten oftast först söker vård för. Vid ökad ikterus ökar oftast även patientens hudklåda.
Bukspottkörteln kan även drabbas av tumör där lokalisationen av denna tumör då även kan påverka gallans avflöde från levern.
PTC (percutan transhepatisk cholangiografi) är ett ingrepp i gallvägarna inom levern med mål att öppna upp för gallflöde i de stängda gallgångar som normalt löper ned till tolvfingertarmen (duodenum) med galla. Vid en PTC sticker man in en punktionsnål utifrån huden in i gallvägarna och från detta håll försöker öppna upp stängda gallvägar.
Indikation

Patienten söker ofta först sjukvård då det uppträder symtom som gulaktig hud/ögonvitor (ikterus), ändrade avföringsvanor med kitfärgad avföring, hudklåda, illamående, mm. Om gallvägarna avlastas betyder detta oftast att den bilirubin som cirkulerar i ökad mängd i blodet inom några dagar återgår till sina normala värden samt att den ikterus (gulsot) patienten har försvinner.
Det stora flertalet av alla akuta gallvägsbesvär utgörs av kolecystit1Inflammation i gallblåsan som kan vara orsakad såväl av gallstenar som utan gallstenar. Den vanligaste orsaken till kolecystit är där en gallsten täpper för utgången för gallan från gallblåsan.
Symtomen kan vara smärta under höger revbensbåge, illamående, kräkning, lätt feber, mm. Ibland kan patienten visa på en lätt gulfärgning av hud och ögonvitor.
Kolecystit kan förväxlas med hjärtinfarkt, blindtarmsinflammation, pancreatit, hepatit (leverinflammation), magsår, mm.. Vid avflödeshinder från gallblåsan avlastas gallblåsan genom att man sticker in ett dränage som då leder ut kvarstående infekterad galla i blåsan som är orsaken till inflammationen i gallblåsans slemhinnevägg (kolecystit).
Maligna förändringar (expansivitet) kan sitta så till inom gallgångarna att de utgör ett hinder för gallan att rinna ner till tarmen vilket då utgör en indikation för ERCP samt ev. PTC där man i själva gallgången lägger ett avlastande dränage eller stent.
Diagnostik

Diagnosen för levercancer ställs oftast i ett sent förlopp av sjukdomen då symtomen inledningsvis är så vaga att patienten dröjer med att söka vård. Denna ofta sena diagnos ökar således risken för att en spridning av metastaser redan skett till andra organ i kroppen.
Ultraljud är en enkel och snabb undersökningsmetod som har bra tillgänglighet på de flesta röntgenkliniker. Ultraljud är bästa metoden samt utgör alltid första val av undersökningsmetod på en stabil patient där man med ledning av kliniska symtom kan misstänka någon form av gallvägshinder (extrahepatisk cholestas) så som kolecystit, kolangit som orsakas av gallsten i gallblåsan. En sten kan täppa till för gallblåsans gång utan att galla från levern till tarmen påverkas.
Leverns intrahepatiska2De gallvägar som ligger inuti levern. Gallgångar som löper ut från levern till gallblåsan och tarmen heter extrahepatiska gallvägar. gallgångarna, blodkärl samt leverparenkymet3Leverns vävnad innanför leverkapseln vari det löper gallgångar, blodkärl, mm. ses bra med ultraljud.
Man kan med ultraljud tidigt diagnostisera gallvägskonkrement eller avgöra ifall det är en annan förändring som påverkar leverns avflöde av galla vilket då helt stoppar (stas) flödet till de övriga gallvägar samt till tarmen. Gallstenar i gallblåsan syns bättre med ultraljud än om en eller flera gallstenar sitter i gemensamma gallgången (ductus choledochus) där luft i tarmarna kan dölja dessa stenar.
Med användning av ultraljudskontrast ökar möjligheten att man upptäcker samt diagnostiserar det man ser till 90-95%. Vad det sen är för något man ser med ultraljudet kan vara mer osäkert.
Gallvägar som inte är dilaterade kan vara svår att ställa en diagnos på då dessa gallvägar kan vara svåra att urskilja och identifiera från övriga strukturer in levervävnaden så som olika typer av blodkärl.
Ses dilaterade gallvägar utgör detta en klar indikation för vidare utredning med i första hand datortomografi (CT) samt därefter operativa åtgärder för att återställa ett avflöde av galla till tarmen. Dilaterade (vidgade) gallvägar är oftast resultat av ett hinder inom gallvägarna då leverns produktion av galla fortsätter trotts ett avflödeshinder ner till tarmen.

Undersökningen med datortomografi görs med intravenös injektion med jodkontrast för att se kärlrika förändringar. Tumörer innehåller oftast en rik mängd av nybildade patologiska blodkärl som då avbildas bra med CT inklusive jodkontrast. Det går således med CT med jodkontrast i blodet att grovt specificera misstänkt typ av tumör beroende på hur tumören laddar upp med tillförd kontrast i blodet dvs. om tumören är kärlrik eller kärlfattig samt om den sitter på ett för olika tumörer specifikt ställe i kroppen.
För att med säkerhet klassificera typ av malign förändring krävs även en nålpunktion/biopsi för att ta ut en bit organiskt vävnad från tumören för cytologisk/PAD bedömning. Denna biopsi kan göras genom nålpunktion av en leverförändring med hjälp av CT eller ultraljud.
Finns ingen tidigare biopsi kan denna fås i samband med ERC (endoskopisk retrograd cholangiografi) eller PTC (borstprov).
Magnetkamera (MR) är inte en metod som lämpar sig för urakuta sjukdomar, gallvägshinder och skador utan blir oftast först aktuell om vidare utredningar behövs. MR är en mycket känslig (sensitiv) metod för att upptäcka små förändringar i levervävnaden.
Diagnostik pankreas
Diagnostik av bukspottkörteln görs enklast med ultraljud eller datortomografi (CT). Ses inte pankreasgångens anatomi (ductus pancreaticus) bra med någon bilddiagnostisk metod så kan man göra en ERCP (Endoskopisk Retrograd Cholangio-Pankreatografi) för att med ett endoskop (via munnen och tarmen) kanylera pankreasgången och spruta in kontrastmedel i denna.
Pankreatit finns i en akut samt en kronisk variant. Den akuta pankreatiten kan utvecklas till en allvarligt sjukdomstillstånd för patienten med en generell uttorkning (dehydrerad) samt en hög risk för organsvikt i kroppen. Den kroniska varianten4Orsak till en kronisk pankreatit är i mycket okänd men man tror att en stor del av fallen (70%) beror på hög konsumtion av alkohol. Andra förmodade orsaker kan vara ärftliga och bruk av tobak (nikotin). Pankreatit är vanligare hos män än hos kvinnor.
En kronisk pankreatit anses utgöra en ökad risk för att utveckla pankreascancer. utgörs av en fortgående lågintensiv inflammation av bukspottkörtelns vävnad. Denna ständigt pågående inflammation medför att pankreaskörtlarna så småningom omvandlas till bindväv och förlorar sin funktion. Denna förstörelse av körtlar drabbar såväl de som bildar enzymer men även de få körtelceller i pankreas som är insulinbildande.
Patologi
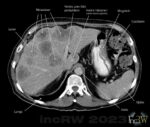
Levern är en vanlig plats för förändringar såväl benigna, maligna tumörer som metastaser. Det passerar otroligt mycket blod (1,5lit/min.) genom leverns vävnad från olika blodkärl som filtreras från restprodukter från kroppen som då även medför en ökad risk för att patogena celler från annan tumör fastnar i detta blodrika organ.
De vanliga generella riskfaktorerna för de flesta sjukdomar i kroppen samt en framtida leverpatologi av något slag är alkohol, rökning samt övervikt. Även Hepatit B och C samt metaboliska sjukdomar (diabetes) utgör en ökad risk för leversjukdom.
Benign levertumör
Det finns benigna tumörer i levern som oftast upptäcks som bifynd vid undersökning med röntgen eller ultraljud av annan orsak.
Till denna kategori tumörer är hemangiom den vanligaste typen. Denna tumör utgörs av patologisk kärlnybildning som formar sig som ett mindre nystan i levervävnaden och utgör aldrig något hinder för gallavflödet till tarmen.
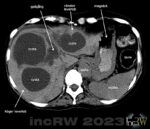
Cystor i levern förekommer relativt vanligt och utgör i regel inga problem såvida de inte på grund av sin storlek eller antal tränger undan annan vävnad eller klämmer åt olika till- och avflöden inom levern. Dessa cystor är enkla att diagnostisera med [ultraljud] (bild) eller CT då de utgör en rund välavgränsad struktur med innehåll liknande vatten.
Cysta som orsakar avflödeshinder för galla behandlas genom att man med en tunn punktionsnål tömmer cystan på vätska.
Malign levertumör
Primär levercancer står endast för ca. 1,2% av alla de typer av primärtumörer som kan drabba en människa.
Maligna tumörer i levern utgörs oftast av metastaser som spridit sig från annan primärtumör någonstans i kroppen vilka oftast enbart ger vaga symtom som dålig aptit med viktnedgång, illamående, feber, obehagskänsla i magen, mm.
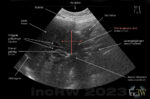
Cholangiocarcinom är en primär tumör som man kan finna såväl inne i levern (intrahepatisk) som i gallvägarna utanför levern (extrahepatisk). Man finner ofta denna tumörtyp lokaliserad i leverhilus (hilärt kolangiocarcinom) som är området där gallvägsgrenarna från vardera leverlob löper ihop till en gemensam gallgång ner till gallblåsa och tarm. Då denna tumörtyp sitter lokaliserad i leverhilus kallas den även för Klatskintumör. Denna tumör har en tendens att helt stoppa gallflödet från levern då den samtidigt påverkar gallgrenarna från båda leverloberna (konfluens) som löper ihop i detta område.
Denna tumör ser på bild likadan ut som hepatom varför man inte kan skilja på dessa typer av tumörer utan nålpunktion (biopsi) för material.
Cholangiocarcinom upptäcks ofta först efter tumören ger gallvägstas som i sin tur leder till förhöjda levervärden i blodet samt att patienten märkt av en viss gulfärgning (ikterus) av hud och ögonvitor vilket oftast utgör ett sent skede i sjukdomsförloppet.
Gallgångscancer benämns ofta efter var den är lokaliserad.
- Klatskintumör sitter i leverporten (hilus) som påverkar gallgångarna från såväl höger- som vänster leverlob.
- Choledochus cancer sitter i de mellersta gallgångarna nedom hilus ner till pankreasgångens inflöde.
- Periampullär cancer sitter distalt om pankreasgången strax innanför svinktern (Oddi) ut mot tolvfingertarmen.
Pankreascancer (bukspottkörteln)

Cancer i bukspottkörteln utgörs i nästan 95% av duktal adenocarcinom. De flesta cancer i bukspottkörteln är lokaliserad till dess anatomiska huvud (caput pancreatis). Normalt finner man denna cancer i sk. duktala celler5En celltyp som klär insidan av bukspottkörteln utförsgång. Dessa celler återfinns även i mjölkgångarna i brösten som även där i 75-80% är orsaken till bröstcancer. som är nästan alltid lokaliserade till just området i pankreashuvudet. Dessa celler utgör endast ca. 4% av totala antalet vävnadsceller i bukspottkörteln. Trots detta låga antal är de orsak till en svår cancerform.
Denna vanliga lokalisation, av en expansiv tumör, medför även i flertalet fall att den gemensamma utförsgången (ductus choledochus) från samtliga gallvägarna kläms åt av tumörens storlek vilket medför att gallan inte rinner ut i tarmen utan står kvar i gallvägarna. Detta leder inom snar tid att gallämnen som bilirubin går ut i blodomloppet och ger en gulfärgad hud (ikterus) samt ögonvitor. Detta symtom är i många fall det första som gör att man även upptäcker och diagnostiserar en pankreascancer. Andra symtom är en ofta snabb viktminskning pga. tumörrelaterad kakexi6Förlust av muskelmassa och vävnad som beror på undernäring och katabolism när kroppen tär på egna energireserver då patienten inte själv inte tillgodogör sig detta..
Tumör i pankreashuvudet kan med ultraljud ses som en mer ekofattig struktur än omgivande vävnader. Med ultraljud kan man även diagnostisera tumörens ev. inväxt i omgivande vävnad och blodkärl. Vid detta fynd gör alltid en kompletterande diagnostik med datortomografi (CT) som inkluderar intravenös kontrastmedel.
Det finns inga klara orsaker till pankreascancer men man tror att alkoholvanor, diabetes samt rökning kan utgöra en ökad risk för denna cancerform.
Överlevnaden får anses låg då man ofta får symtom och därefter denna diagnos väldigt sent i sjukdomsförloppet där även en metastasering via lymfbanorna sker tidigt i förloppet vilket i sig medför klart försämrad möjlighet att bota patienten. Flertalet av pancreascancer är inoperabla där vården därför inriktas på en symtomatisk behandling där man även försöker förlänga överlevnaden och patientens livskvalitet så gott det går med bla. avlastning av gallvägarna med ERCP eller PTC om denna cancern orsakat en gallvägstas.
Överlevnaden på en 5 års bas ligger på under 5%. Pankreascancer utgör de fjärde vanligaste cancerrelaterade dödsorsaken i Sverige.
Pankreatit
Akut pankreatit kan utveclas av att gallvägarna är obstruerade (stopp) där gallämnen inte kan rinna ut till tarmen. Detta kan bero på att gallstenar fastnar innanför sfinktern ut till tarmen. De flesta pankreatiter (ca. 85%) anses milda och kräver endast några dagars sjukhusvistelse.
Det finns dock alvarliga former av akut pankreatit som innebär en svikt av en eller flera andra organ vilket ökar risken för dödlighet (5-15%) hos dessa patienter.
Orsaken till de flesta akuta pankreatiter kan tillskrivas gallsten eller alkoholöverkonsumtion. Andra bakomliggande orsaker kan vara rökning, läkemedel, trauma, infektioner, efterförlopp till en endoskopisk undersökning av gallvägarna (ERCP), mm.
I ca. 15% av alla fall med akut pankreatit finner man ingen bakomliggande orsak (idiopatisk akut pankreatit) till denna sjukdom hos patienten.
Behandlingen går ut på att smärtlindra samt behandla ev. komplikationer av pankreatiten.
Pankreascysta
Cystor är vanligt förekommande hos äldre människor (pancreascysta 50%). Dessa cystor i pancreas kan dock vara premalign (<1%) vilket är nästintill omöjligt att avgöra enbart med bilddiagnostik. Cysta som inte ger symtom är troligen en benign cysta. Maligna cystor i bukspottkörteln förekommer mer hos män än kvinnor.
Tunnväggig asymtomatisk unilokulär7Enstaka förekomst i motsats till multilokulär som innebär flertalet/en mängd förändringar. cysta med klart innehåll får anses benigna medan cysta med solid/fast innehåll i cystan eller som ger symtom (ikterus, mm.) är ett högst oroväckande fynd. Cystor med omslutande blodkärl på bilderna kan vara ett tecken på en malign cysta eller förändring. Studier har visat att asymtomatiska cystor <2cm har låg malignitet (3,5%) med cystor >2cm har en högre risk för malignitet (26%). En oklar mindre cysta följs oftast upp med ny bildtagning (CT, MR, ultraljud) efter en tid för att kontrollera ev. tillväxt.
Datortomografi (CT) är i oftast den metod som först upptäcker en asymtomatisk cysta då detta är den initiala metoden för ett otroligt stort antal radiologiska utredningar. Utifrån CT-bilderna kan man vid större cystor troligen avgöra typ av cysta. Används intravenös kontrast vid CT-undersökning brukar en solid tumör ladda upp sig senare än omgivande pancreasvävnad i motsatts till en benign cysta vars vätskeinnehåll inte alls laddar upp med kontrast. Detta under förutsättning att bilderna tas i rätt fas av kontrastuppladdningen av pancreas.
Nutida CT-apparater kan detektera mycket små cystor (<5mm) i pancreas… om patienten kan hålla andan och ligga still då bildtagningen endast tar några sekunder. En CT-bildtagning tar ca. 5sekunder.
Kan man inte säkert med CT differentiera en större cysta (vätska resp. solid innehåll) eller att den växer på ett oroande (storlek) eller avvikande sätt från benigna cystor i allmänhet får man gå vidare med utredningen med annan undersökningsmetod så som ultraljud eller MR. En punktion (biopsi) av oklar förändring kan vara aktuell om så går vilket beror på storlek (≥3cm) på cystan eller lokalisationen (omkringliggande blodkärl, tarmar i vägen, mm.).
Gallsten
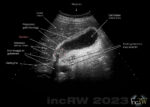
kolecystit
Gallstenar (konkrement) är mycket vanligt förekommande hos en stor del av befolkningen utan att de ger sig till känna eller ger några som helst symtom. Med andra ord så skvalpar gallstenarna oftast bara omkring i gallbåsan. Gallstenarnas innehåll utgör i ca. 90% av alla fallen av kolesterol och mindre än 10% utgörs av pigmentstenar (bilirubin och kalciumsalter).
Gallsten som ger symtom utgör den vanligaste indikationen för en ultraljudsundersökning av gallblåsan. Dessa konkrement kan kilas fast och täppa till gallblåsans utförsgång (ductus cysticus) som då kan orsaka cholecystit. Fastkilade gallstenar ger ofta symtom som kraftig smärta under höger revbensbåge (arcus) som strålar ut till ryggen och höger skuldra samt illamående. Denna smärta uppträder ofta som intervallsmärta där attackerna framför allt kommer efter en måltid och kan fortgå i allt från några minuter till några timmar efter födointaget.
De flesta gallstenar är så pass små att de passerar med gallan ut till tarmen med inga eller med enbart lindriga symtom.

Fastnar dessa konkrement längre distalt i gemensamma gallgången (ductus choledochus) kan detta medföra en komplett gallvägstas där gallflödet helt upphör till tarmen och får patienten symtom i form av gulsot (ikterus) samt förhöjd bilirubinhalt8Bilirubin är en restprodukt som bildas när de röda blodkropparna bryts ner (hemolys) i levern efter att de ”passerat bäst före datumet” som ligger på ca. 120dagar. Detta bilirubin följer normalt med gallan ut i tarmen.
Vid upphörd gallavflöde till tarmen återgår de till blodbanan som ger ett förhöjt värde.
Normalt bilirubinvärde i blodet är under 25 µmol/L hos en vuxen individ. Höga värden >60 µmol/L är ett tecken på gallvägshinder av något slag. i blodet. Gallämnen går då från levern ut i blodbanan som gör att patienten får gulfärgad hud och ögonvitor.
Gallvägskonkrement kan även påverka bukspottkörteln där hinder för dess egna utgång för bukspott kan orsaka tex. pankreatit (se nedan).
Annan patologi inom gallvägarna

Levercirros (skrumplever) kan ge stas av de intrahepatiska gallvägarna9De gallvägar som ligger inuti levern. Gallgångar som löper ut från levern till gallblåsan och tarmen heter extrahepatiska gallvägar. med symtom som gulsot samt avvikande blodvärden som rör leverns funktion.
Behandling
ERC
På flertalet sjukhus är rutinen att vid gallvägs stas som första åtgärd göra en sk. ERC som görs i narkos. Detta ingrepp görs med ett endoskop genom munnen där man sedan via tolvfingertarmen försöker komma in genom den nedre gallvägssfinktern (Oddi/Vateri) upp i den gemensamma gallgången (ductus choledochus) med endoskopet.

Detta ingrepp går ut på att öppna upp gallvägarna med en gallvägsstent (plaströr) som medför ett gallflöde till tarmen. En risk med att endoskopiskt ta sig in i gallgången via tarmen är att patienten får en pankreatit av att man manipulera med endoskopet i anslutning till pankreasgången (ductus pancreaticus) som löper in i gemensamma gallgången strax innan utträdet till tarmen. Det vill säga att läkaren med endoskopet för med sig tarminnehåll upp i gallvägen.
Med ERC kan man lägga ett temporärt plaststent som efter behandling av gallvägsjukdomen kan tas ut igen.
Lyckas man inte genomföra en ERC med att öppna och avlasta gallvägarna så kan man planera för en PTC.
PTC
Patientens behandlingsgrad framöver måste vara utvärderad innan påbörjat ingrepp där en behandlingsbar gallvägssjukdom (kurativ), vilket oftast utgöres av gallstensproblematik, medför en typ av behandling medan en patient som behandlas enbart i palliativt syfte (inoperabel tumör) åtgärdas på annat sätt. Oavsett patientens status för gallvägssjukdomen är ändamålet med PTC att lindra patientens gulsot (ikterus).
Det finns två behandlingsmetoder för att avlasta gallvägarna genom PTC. Detta under förutsättning att operatören lyckas med att punktera endera gallgång inom levern så man får åtkomst med en kateter in i någon gallgång.
Avlastning av gallvägarna kan göras antingen med ett dränage eller att ett metallstent placeras i det trånga området i gallgången.
Dränage
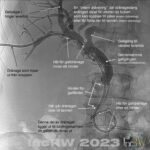
Dränering av galla till tarmen eller ut till en kopplad påse läggs då patientens kommande behandling/åtgärder inte blivit beslutade om än.
Ett dränage kan enkelt plockas bort igen efter fullgod behandling medan ett stent placeras för gott där man inte räknar med att patienten kan bli frisk.
Gallvägsdränage kan fungera som en intern– eller extern avlastning av gallan.
- Intern dränage avlastning av gallvägarna är alltid första målet så att patienten slipper bära omkring på en påse dit gallan rinner ut.
Intern dränage betyder att operatören kommit förbi hindret i gallgången med en kateter samt därefter ett dränage som då kan dränera gallan från gallvägarna i levern direkt ut till tarmen.
Patienten får då tillgodosett sig gallämnen i ämnesomsättningen.
Detta interna dränage behöver inte kopplas till en påse på utsidan av kroppen utan kan packas in helt under förband. -

PTC externt dränage Extern avlastning är ett dränage som låter gallan rinna ut från kroppen till en påkopplad påse.
Denna typ av dränage läggs vid de tillfällen man inte lyckas komma förbi ett stopp i gallgångarna med en kateter (…och dränage).
En förträngning (tumör, etc.) kan vara så pass tät och hård att operatören inte kan passera förbi detta hinder med en tunn kateter vilket betyder att det då inte heller går att föra ner ett dränage till tarmen varigenom gallan kan rinna.
Således får gallan istället dräneras ut (rinna ut) till en påse utanför kroppen oavsett tänkt fortsatt behandling av patientens gallvägssjukdom.
Stent
Stent läggs i gallgången vid palliativ behandling10När beslut har tagits att kurativ behandling inte är möjlig så görs avlastningen av gallvägarna för att minska patientens symtom av ikterus under sin sista tid. om operatören kan passera ett gallvägshinder med en kateter. I annat fall läggs en extern dränering av gallan ut till en påkopplad påse.
Stentet håller gallgången vidgad vilket medför att gallflödet kan rinna ner till tarmen. Stentar finns i olika utförande samt i ett stort antal storlekar såväl diameter som längden på stentet.
Har patienten fått ett stent som ger ett gott avflöde av gallan till tarmen behövs inget dränage av något slag. Patienten behöver således inte ha ett dränage hängande utanför kroppen.

Ett självexpanderande stent är ett metallgaller formad som ett rör. Detta självexpanderande stent sitter packad inuti en kateter som när operatören väl fört denna ihop-packade stent igenom en förträngning kan släppa lös detta packade stent. Stentet, som oftast är tillverkad av Nitinol, är en minnesmetall som återtar sin form (diameter och längd) så som den tillverkades efter att den släpps lös från katetern. Ett självexpanderande stent är böjlig och följsam. Ett nitinol-stent vidga sig ytterligare efter det deponerats i ett trångt parti av gallvägarna då dessa stentar strävar efter att återta den storlek dom tillverkades i.
Det finns även nitinolstent som man efter fullgjord behandling kan hämta ut igen via ERC.
Det finns även sk. ballong-monterade stentar som är tillverkade av stål. Stål är ingen minnesmetall som själv utvecklar sig så som Nitinol utan ett stålstent måste blåsas upp med en ballong för att expandera (vidga sig).
Stålstentar är kraftiga stentar som klarar att vidga hårda förträngningar där ett nitinolstent ev. inte klarar att hålla en hård förträngning vidgat. Stålstentet är ett stelt stent och inte följsamt som enbart lämpar sig att deponera i kortare längder.
Metod

PTC kräver att patienten sövs med narkos då gallgångarna är väldigt smärtkänsliga för ”mekanisk” påverkan när operatören manipulerar med olika material i gallgångarna.
Som nämnts ovan görs oftast först ett försök med ERC/ERCP för att öppna upp stängd gallväg innan beslut tas om en PTC. Även ERC/ERCP görs i narkos där patienten är sövd.
En kombination av PTC och ERCP kan ske om det är svårt att få kateter, ledare, dränage etc. förbi ett hinder i gallvägarna med enbart den ena metoden.
Förberedelser
- Patientens förutsättningar för att klara av en sövning (narkosbedömning) måste vara bedömda och utvärderade.
- Operatören ska ha en klar indikation för interventionen samt vilken typ av åtgärd som önskas av patientens ansvariga läkare (fortsatt eller palliativ behandling).
Finns det ingen tidigare patologisk diagnostik (PAD) av en förändring inom gallväg (tex. biopsi) kan man samtidigt med en PTC ta ett cellprov (borstprov) av en förändring. - Patient och dennes ansvariga läkare bör ha haft ett inledande samtal om metoden, risker, förväntade resultat, mm.
- Det bör finnas en preoperativ bilddiagnostik till grund för en anatomisk överblick av gallvägarna som hjälp för val av punktionsställe för åtkomst till en intrahepatisk11Gallgångar i själva levern. gallgång.
- Flertalet preoperativa förberedelser i form av blodprover, fasta, uppehåll med annan medicinering, mm. ska göras.
Blodprov
- Blödningstatus involverar analys av HB12Hemoglobin finns normalt som molekyler inne i de röda blodkropparna. Referensvärde är ca 117-153g/l men referensområdet varierar mellan könen. Högt Hb kan bero på intorkning, vätskeförlust, polycytemi, mm. Lågt värde (anemi) kan bero på blodförlust, järnbrist, B12-brist, hemolys, mm., B-TRC (Trombocyter)13[Trombocyter bildas i benmärgen ”lever” i ca. 8 dagar. Trombocyter aggregerar vid kärlskada och bildar en plugg. Påverkar även koagulationsmekanismer, proteiner, i blodet som bildar fibrin. Referensvärde ca. 165-387×109/l. Höga värden (trombocytos) kan bero på akuta blödningar då benmärg släpper ut stora mängder trombocyter. Lågt värde (trombocytopeni) kan bero på nedsatt funktion av benmärgen, cancer, njursvikt, mm., P-PK (INR)14Protombinkomplex analyserar blodets förmåga att koagulera. Värdet för detta prov får man genom kvoten av patientens blod och ett normalt koagulationsvärde. referensvärde är 0,9-1,2. Höga värden fås vid brist på koagulationsfaktorer, K-vitaminbrist, leverskada samt vid Waran-behandling där den terapeutiska värde då ska ligga mellan 2,0-3,0. Heparin har i normala doser ingen större påverkan på INR-värdet. Provtagning i hepariniserad infart kan däremot ge mycket höga värden. Vid mycket höga P-PK-värden (>5,0-6,0) av Waran-behandling kan man ge Konakion för att motverka den ökade blödningsrisken., P-APT-tid15Aktiverad tromboplastin-tid mäter hur lång tid det tar för blodet att koagulera efter man tillsatt citrat (Ca2). Referensvärde ca. 26-33 sekunder men kan variera mellan laboratorier. Högt värde kan bero på brist på koagulationsfaktorer, hemofili, mm. Högt värde fås även vid behandling med Heparin..
Patientens ankomst till interventionella enheten

Patient som ska genomgå en PTC ska komma till interventionell enheten i säng från vårdavdelningen. Patientansvarig sjuksköterska från vårdavdelning bör då medfölja patienten för överrapportering till personal på interventionsenheten.
Vid ankomst hälsas patienten välkommen och ges en kort presentation om vem, vilka, vilken yrkeskategori de har som tar emot patienten samt vilka som ska vara med under ingreppets gång.
Innan patienten läggs över på undersökningsbordet bör enhetens personal även ge en beskrivning av förestående ingrepp. Hur den går till i grova drag samt hur länge detta ingrepp kan tänkas pågå.
Patienten ska ges tillfälle att ställa frågor på plats innan sövning (narkos).
Vid patientens förflyttning från sängen till att lägga sig på undersökningsbordet kan de patienter som klarar av att på egen hand stå upp och ta något steg mycket väl själv gå över till undersökningsbordet.
Man måste vara observant på att patienten kan vara ha yrsel av premedicinering med lugnande läkemedel. Patienten bör därför först sitta en kort stund på sängkanten innan patienten ställer sig upp.
Standardläget för patienten på undersökningsbordet är i ryggläge. Patienten får ha underbyxor på sig men får även ett ”täcke” att skyla sig med som även värmer patienten.
Innan man påbörjar steriltvätt och drapering, mm. av patienten ska patienten sövas.
Utförande
Tvätt och sterildrapering (inklädning med sterila dukar) görs efter att patienten är sövd.
Preoperativ huddesinfektion göres med klorhexidinsprit kutan lösning 5mg/ml av hela framsidan på buken.
Klorhexidinsprit dödar och hämmar samt har en långtids effekt på tillväxten av en mängd olika bakterier. Det finns ett fåtal patienter som är allergisk mot klorhexidin. Vid tvätt av dessa patienter kan man använda Etanol ≥70% för tvätt.
När sprittvättad hud är helt torr ska patienten draperas med sterila operationslakan och dukar. Draperingsmaterial idag är engångsmaterial som slängs efter förbrukning.
-

PTC punktion av gallgång Trots narkos får patienten även lokalbedövning på stället där punktionsnålen kommer att stickas in.
- En lämplig gallgång i levern lokaliseras med hjälp av ultraljud.
Att nålen verkligen punkterat en gallgång i levern verifieras med att vattenlöslig jodkontrastmedel sprutas in och fyller upp gallgången.
Det är vanligt att operatören i sitt sökande efter en gallväg även råkar punktera blodkärl i levern men detta har oftast ingen betydelse förutom att operatören får leta vidare.
Det kan vara svårt att punktera gallgångar i levern som ej är vidgade. - När operatören verifierat att nålspetsen ligger i en gallgång kan man genom nålen föra in en metall-ledare i gallgången.
Därefter dras nålen ut medan ledaren ligger kvar i gallgången. -

PTC passage förbi tumör På denna ledare för man sedan på olika introducers och katetrar.
- Med olika katetrar och ledare försöker operatören ta sig förbi det aktuella hindret i gallvägarna.
Denna procedur kan ta en stund där operatören behöver byta till en mängd olika ledare och katetrar med olika egenskaper. - När eller om operatören kan passera förbi ett hinder i gallgångarna tas beslut om hur avlastningen av gallvägarna ska ske.
Det vill säga med gallvägsdränage (externt eller internt) eller ett permanent stent. - När materialet (dränage, stent…) för gallvägsavlastningen väl ligger på plats avslutas behandlingen med en eller flera bildtagningar med kontrastmedel för att säkerställa att det finns en passage för gallan från lever till tarm.
-

PTC kontroll efter behandling med stent Har patienten fått ett stent dras ledare, introducer, mm. ut och det sätts ett plåster över punktionshålet.
– - Har patienten fått ett dränage packas denna in under en kompress (intern dränering) eller kopplas till en påse (extern dränage) så gallan rinner ner i denna.
- Patienten väcks från narkos och körs till uppvakningsavdelning.
Denna undersökning/behandling samt behandling göres av röntgenläkare med assistans av röntgensköterska.
Eftervård
Efter undersökningen får patienten ”piggna” till på postoperativ övervakningsavdelning. Detta då på grund av dels den narkos som erhållits i samband med behandlingen men även att man gjort en nålpunktion av ett väldigt blodrikt organ.
Kontroll av ev. blödning inom levern efter undersökningen är viktigt.
När patienten piggnat till efter någon timme/timmar och man har inga komplikationer återgår patienten till en normal vårdavdelning.
Sängläge
Sängläge efter PTC beror på i vilket skick patienten är, om det krävts flertalet punktioner i levern för åtkomst till en gallgång eller av annan bedömning av operatör eller narkosläkare.
Generellt krävs 4-6 timmar sängläge efter en okomplicerad PTC.
Fasta
Patienten brukar generellt få fasta under några timmar efter en avslutad PTC.
Vårdbehov
Beroende på vad som gjorts för att underlätta gallavflödet från gallvägarna krävs olika mycket vårdbehov.
Patienten som fått ett internt stent utan någon extern koppling för galla så finns normalt inget ökad vårdbehov i hemmet då gallvägarna tömmer sig internt till tarmen.
Patient som fått ett dränage som ligger utanför kroppen, där gallan antingen tömmer sig internt till tarm eller där galla tömmer sig externt till en yttre påkopplad påse, har ett större behov av vård i hemmet (hemtjänst, anhörig, etc.) för skötseln av detta.
Ett dränage med korkat avflöde som ej sitter kopplad till en ytter påse behöver normalt enbart hållas rent med tvätt runt hudpunktionen samt bandagering. Denna typ av dränering minskar oftast risk för ett gallläckage ut bredvid dränet genom punktionshålet i huden.
En extern dränage med koppling till påse innebär oftast att man vid en PTC ej kunnat passera ett avflödeshinder i gallvägen varför man valt ett externt dränage där gallan då tömmes till extern påse.
Dränage med extern yttre koppling till en påse behöver tömmas, spolas rent samt hållas rent då denna typ av dränage har större risk för att det rinner galla bredvid dränaget ut från gallvägarna. Ett galläckage kan betyda att det behövs täta byten av förband samt att kläder riskerar att blötas ner av gallan vid ett stort gallläckage bredvid dränaget. Ett gallläckage inneäbr även en ökad infektionsrisk till gallvägarna via det externa dränaget.
Vid läckage behöver dränaget kontrolleras med röntgen för att bedöma orsaken till läckaget. Det kan bero på att dränaget glidit ut eller att dränaget är igensatt av gallämnen.
Patienter med extern dränering av galla till en yttre påkopplad påse bör ha fått sitt nutritionsbehov bedömd av speciell nutritionssköterska eller liknande specialist. I och med att all galla lämnar kroppen utan att passera tarmarna tillförs tarmarna inte de elektrolyter (gallsalter) som normalt via gallan har en del i tarmarnas absorption av fettet samt fettlösliga vitaminer så att detta kan tas upp av tarmarnas slemhinna. Uppstår brist i kroppen på dessa fettlösliga vitaminer uppstår snabbt tex. K-vitaminbrist vilket kan leda till ökad blödningsbenägenhet, mm.
Anatomi och fysiologi
Lever

Levern är kroppens överlägset största enskilda organ som hos en avliden normalt väger ca. 1,5 kg. Hos en levande individ skiftar leverns vikt beroende på hur mycket blod som för tillfället befinner sig inuti levern. Normalt passerar ca. 1,5 liter blod genom levern per minut. En fjärdedel av allt detta blod utgörs av arteriellt blod från hjärtat och resten är venöst blod från tarmarna via portådern.
Levern består av 2 åtskilda lober som delar av dessa genom ett ligament som förbinds genom åtskilda gallgångar som löper ihop till en gemensam gallgång för att sedan löpa ner till tolvfingertarmen (duodenum). Den högra leverloben är flera gånger större än den vänstra loben. Denna skillnad i storlek kan även ge en förklaring till varför det är störst risk för metastasering i den högra leverloben än i den mycket mindre vänstra leverloben. Detsamma gäller ev. avflödeshinder i de intrahepatiska gallvägarna där ett hinder i vänster leverlobs gallvägar inte påverkar patienten så pass som ett hinder i höger leverlob medför.
Levern ligger anatomiskt till stora delar dold och skyddad under höger revbensbåge (arcus) som utgör ett skydd för levern mot slag och tryck (trauma) utifrån. Vid inandning är den ofta palpabel (kännbar utifrån) då den följer med höger diafragmavalvet och flyttar sig nedåt vid djup inandning.
Levern är ett mjukt och ömtåligt organ utan någon stödjevävnad (bindväv) förutom den bindvävskapsel som utgör leverns hölje vilken även är en del av bukhinnan. Upptill på levern finns ett mindre område som inte täcks av kapseln utan levern fäster här direkt mot mellangärdets organstrukturer här.
Det är nedtill på leverns baksida de stora blodkärlen löper in och ut samt där gallgångarna har sitt utträde (leverporten) till den gemensamma levergallgången (ductus hepaticus communis) som sedan fortsätter förbi gallblåsegången (ductus cysticus) som gemensamma gallgången (ductus choledochus) ner förbi bukspottkörtelns utförsgång (ductus pancreaticus) innan den slutar i tarmväggen där sfinkter Oddi reglerar gallflödet ut till tarmen. Hos många människor går den gemensamma gallgången och bukspottkörtels gång inte ihop innan de löper fram till sfinktern (Oddi) utan har två egna separata utgångar i tarmväggen.
Portådern (v portae) samlar ihop alla venösa blodkärl som kommer från tunntarmen med dels syrefattigt blod men även med från absorberade födoämnen som spjälkas i cylinderepitelceller som sitter i tarmväggens tarmludd (villi).
Levern utgör en stor ”kemisk” fabrik vars uppgift är att ta tillvara näringsämnen i blodet samt neutraliserar kemiska substanser samt gör sig av med avfallsprodukter. Levern har således en funktion i matspjälkningen, ämnesomsättningen (endokrin) samt en utsöndrande funktion (exokrin) i form av galla.
Levervävnaden i sig består av upp till 1 miljon cylinderformade sk. leverlobuli som enskilt är uppbyggd av leverceller (hepatocyter) som ligger i en lång rad kring en ett blodkärl (leversinusoiderna). Dessa hepatocyter utgör ca. 80% av hela leverns volym och har en livslängd på ca. 6 månader. Hepatocyterna har en mängd funktioner inom levern med bland annat upptag av skadliga ämnen i blodet vilka sedan via gallan hepatocyterna producerar försvinner ur kroppen tillsammans med gallan.
Sinusoiderna består av blod som kommer från såväl portaådern (vena portae) från tarmen som artärblod (arteria hepatic) från hjärtat. Från blodflödet i sinusoiderna tar levercellerna upp närgingsämnen som transporterats från tarmarna. Längs med leversinusiderna finns även fagocyter som ingår i kroppens försvar mot främmande ämnen.
Varje lobuli har en diameter på ca. 1mm, som nämnts tidigare, det finns upp till en miljon av.
Vardera levercell omges av ett nätverk av mycket små gallkanaler (gallcanaliculi) där levercellerna tömmer ut restprodukter som då utgör en del av gallan. Denna galla transporteras till levergångar vars förgreningar blir grövre allteftersom levergallgångarna närmar sig den gemensamma levergången (ductus hepaticus communis) som är utförsporten för galla från själva levern.
Levern har flertalet viktiga funktioner för att kroppen ska fungera.
I matspjälkningen har levern en uppgift i att bilda samt utsöndra galla (gallsalter/syror) vars uppgift dels är att i tunntarmen finfördela och absorbera fetter från födan samt absorbera fettlösliga vitaminer.16Fettlösliga vitaminer är A-, D-, E- och K-vitaminer. Fettlösliga vitaminer finns i viss fettrik kost. Utan galla kan inte näringsfetter inte tas upp av tarmen vilket även involverar de fettlösliga vitaminerna. Detta leder då till bla. K-vitaminbrist som ökar en persons blödningsbenägenhet..
Kolesterol är en fettämne som vi mestadels får i oss via födan (50-60%). Denna kolesterol som även kan nybildas i levern och utsöndras med gallan. Kolesterolet i gallan hjälper kroppen att absorbera fettlösliga ämnen i tarmen. Tarmen tar därefter upp en stor del av detta kolesterolet igen (ca. 90%) för att återföra det till levern. Denna ”återanvändning” av kolesterolet kan pågå i upp till 10 vändor innan kolesterolet kasseras för gott och följer med avföringen ut ur kroppen. För mycket kolesterol i gallan kan leda till att kolesterolet lämnar gallan (fällas ut) innan den når tarmen och istället bildar gallstenar i främst gallblåsan där gallan är mer koncentrerad. Det stora flertalet gallstenar (90%) är uppbyggda av just kolesterol.
Proteiner som tas upp från födan omvandlas i levern till blodproteiner (albumin) som bla. hindrar läckage av vätska från blodkärl, mm. Orsaker till att levern inte klarar att bilda albumin kan vara skrumplever (levercirros) eller Hepatit C eller någon annan underliggande pågående infektion i kroppen.
Levern utsöndrar även restprodukter som följer med gallan till tarmen och ur kroppen. Restprodukter (slaggprodukter) som transporteras ur kroppen med gallan är tex. bilirubin som är rester av döda röda blodceller som har bryts ned i mjälten. Denna bilirubin ger avföringen dessa bruna färg. Utan bilirubin i avföringen, vid hinder i gallflödet till tarmen, blir avföringen färglös (kitfärgad). Andra restprodukter är ”förbrukad” kolesterol, gifter efter alkohol, kemiska substanser i läkemedel, mm.
Kolhydrater (socker/glukos) i födan absorberas i tarmen som i levern ombildas till glykogen som till viss del lagras i levern. Glukos i blodet utgör en viktig energikälla för kroppens celler. Det finns celler vars energibehov helt beror på glukostillgången i blodet. Hit hör nervceller. Vid för lågt glukosinnehåll i blodet får nervcellerna för lite energi för att fungera vilket snabb leder till medvetslöshet samt fara för livet. Normalt glukoshalt i blodet är 3,6-5,5mmol/L.
Lagret av glykogen i levern portioneras ut i blodet som glukos mellan måltider för att upprätthålla en adekvat glukoshalt i blodet hela tiden. Levern är det enda organ i kroppen som klarar att lagra glykogen som en depå för senare bruk av glukos. Glykogen lagret i levern används även vid muskelarbete då en ökning av muskelcellernas energi krävs. När de olika cellerna har ett ökat energibehov kan de inte låna av varandra där glukos transporteras till cellen bredvid.
Levern kan dock på eget bevåg producera glukos ur proteiner och då fylla på sitt lager av glykogen. Likaså kan olika hormon påskynda absorptionen av glukos från tarmen vid behov.
Levern producerar ca. 0,5-1 liter galla per dygn.
Gallblåsan

Gallblåsan sitter normalt under höger leverlob och är päronformad med en normal längd på ca. 5-12cm. Gallblåsan ligger upp och ned med dess utgång till gallblåsegången ligger nedåt när en person står upp. Man finner ytterst sällan några missbildningar (anomalier) av gallblåsan. Däremot finns personer som föds utan gallblåsa (agenesi) eller tvärtom har två (duplikation) eller tre gallblåsor (triplikation).
I gallblåsans vägg finns ett skikt fibromuskulär vävnad, bindväv samt ett muskelskikt. Slemhinnan består av veck som dels producerar slem men även absorberar vätska.
Gallan som kontinuerligt bildas i levern rinner ner i gallblåsan som då fungerar som en temporär förvaringsplats mellan måltiderna då även gallgångssfinktern Oddi, som sitter i tolvfingertarmens slemhinna (vägg) och reglerar gallflödet till tarmen, är sluten.
Gallblåsan kan lagra ca. 50ml koncentrerad galla genom att gallblåsan absorbera natriumklorid (vatten) från den galla som kommer från levern. Genom denna process får gallan 5-20 gånger högre koncentration än ”original-gallan” som kommer från levern (svagt gulaktig ton) och får samtidigt en kraftig grön färg.
När fettrik föda intas och passerar tolvfingertarmen (duodenum) stimuleras ett hormon (cholecystokinin) från körtlar i tolvfingertarmen som stimulerar gallblåsan att dra ihop sig samtidigt som sfinkter Oddi i slutet av gallvägarna slappnar av och låter galla passera ut i tarmen.
Bukspottkörteln
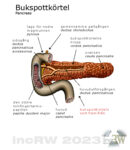
Bukspottkörteln är ett avlångt organ (12-20cm lång/3-9cm bred) som ligger på tvären utsträckt åt vänster över bukens meddellinje och väger normalt ca. 65-100 gram. Bukspottkörteln huvud (pankreashuvudet) ligger intill tolvfingertarmens böj (slynga) höger om bukens medellinje. ”Svansen” på organet sträcker sig bort till mjälten som sitter längst till vänster i bukhålans topp. Det är relativt vanligt med anatomiska varianter på bukspottkörtelns utseende utan att detta påverkar dess funktion.
Bukspottkörteln består till 85% av acinära celler17Acinära celler har en exokrin funktion som text. bildande av saliv, matspjälkningsenzymer, som hjälper till att bryta ner födan i tarmen. vilka är de cellerna som producerar enzymer som hjälper till i matspjälkningen.
Hela bukspottkörteln omges av ett varierande kraftigt fettskikt.
Bukspottkörteln har två funktioner (exokrin samt endokrin funktion) där den exokrina delen tillför tarmen bukspott.
Bukspott är alkalisk (basisk) som neutraliserar den i födan medföljande saltsyran från magsäcken. Bukspott innehåller även olika enzymer (trypsin, kymotrypsin, amylas, mm.) som spjälkar (bryter ner/finfördelar) olika ämnen18Trypsin och krymotrypsin splälkar proteiner och petider. Amylas spjälkar kolhydrater. Lipas spjälkar fetter. i födan (kolhydrater, fett, mm.) som gör att tarmarna kan tillgodogöra sig dessa ämnen. Kan bukspott inte tömma sig till övriga gallvägar pga. något hinder (tumör, sten) i utförsgången kan dessa enzymer börja spjälka bukspottkörtelns egna proteiner vilket då kan medföra en livsfarlig nedbrytning av bukspottkörtelns egna celler. Denna process kallas pankreatit.
Normalt sker en produktion av ca. 0,5-2 liter bukspott per dygn.
Bukspottkörtelns andra funktion, den endokrina funktionen, producerar bla. insulin i de sk. Langerhanska öarna samt glukagon.
De Langerhanska öarna (ca. 0,1-0,2mm/diameter) finns utspridda i hela bukspottkörteln och består av främst 2 typer av celler, alfa– (α-celler) och beta-celler (β-celler). Det finns även sk- delta-celler (δ-celler) i de Langerhanska öarna som insöndrar somastostatin. α-cellerna bildar glukagon medan β-celler producerar insulin. Av de 65-100 gram som bukspottkörteln normalt väger utgör den endokrina vävnad, som består av 1 miljon körtlar (Langerhanska öarna), endast några enstaka gram.
Glukagon insöndras till blodet vid låga blodglukosnivåer där glukagon i levern mobiliserar dess glykogenlager som spjälas till glukos som därefter frisätts till blodet och höjer glukoshalten. Glukagon har ingen sådan påverkan av andra glykogenlager i kroppen utan enbart på leverns lager.
Insulin (peptidhormon) insöndras till blodet från bukspottkörteln utifrån blodets glukoshalt. Insulininsöndringen ökar även vid en ökad glukagon halt i blodet. Binjuremärgens hormon adrenalin har liknande effekt på leverns glykagonlager.
Insulin hjälper glukos och andra aminosyror19Aminosyror är kroppens egna byggelement som bygger upp proteiner som i sin tur påverkar uppbyggnaden av tex. muskler. Det finns ca. 20 aminosyror i människokroppen. att passera in genom cellmebran till själva cellen. Inuti cellen (intracellulär) hjälper insulin till att såväl lagra som att spjälka bla. glukos och fett. Muskel- och fettceller är storkonsumenter av insulin då dessa tar upp en betydande mängd glukos från blodet. Nervceller däremot kan inte tillgodogöra sig glukos med hjälp av insulin då insulin inte har någon påverkan upptaget av glukos i dessa celler.
Glukosnivån i blodet (3,6-5,2 mmol/L) stabiliseras således genom ett samspel mellan insulin och glukagon som har motsatta effekter på glukoshalten i blodet. Glukagon tar ut insulinets effekt.
Diabetes beror på att insulinproduktionen i de Langerhanska öarna minskat eller att insulinets effekt på cellerna minskat. För mycket glukos i blodet (>10mmol/L) medför att njurarnas kapacitet för att återuppta glukos till kroppen utan denna följer med urinen ut (glukosuri). Glukos drar även med sig onormalt stora mängder vatten som ökar urinmängden kraftigt (polyuri). Då insulin inte heller hjälper cellerna att förbränna fett som ger ökad mängd fett och fettsyror i blodet. Dessa fettsyror bildar i levern ketonkroppar vars kraftiga ökning i kroppen leder till en störd syra-bas balans (ketoacidos). Även vissa läkemedel kan vid överdosering ge metaboliska störningar.
När fetthalterna i blodet är ökad (hyperlipemi) under en längre tid ger detta arterosklerotiska skador/pålagring (åderförfettning) på kärlväggarna som kan ge störd blodflöde (stenos).
Insulinbristen i kroppen kompenseras genom tillförsel av läkemedel insulin i form av injektioner eller tabletter. Intravenös insulin ges när det inte finns några β-celler kvar (diabetes typ-1) som kan producera endokrint insulin. Finns dessa celler kvar som har en viss insulinproduktion (diabetes typ2) kan läkemedel som stimulerar insulininsöndringen från β-cellerna.
Glukoshalten i blodet känns av vissa celler i hypothalamus20Hypothalamus är små kärnor av grå substans belägen i mellanhjärnan som ligger strax ovanför hypofysen. Dessa körtlar stimulerar en del av hypofysen (adenohypofysen) att insöndra hormoner. (glukoreceptorer) som även då reglerar hungers- och mättnadskänslan. Så länge dessa celler i hypothalamus tilldelas en viss mängd glukos känner sig en person mätt. Vid minskad glukoshalt i blodet (hypoglykemi) som medför en ökad insulinhalt i blodet känner man av hunger.
Gallgångarna
Gallgångarnas väggar innehåller glatt muskulatur vilka kan dra ihop sig och då pressa fram galla till tarmen (peristaltik) .
Gallgångarna börjar med de intrahepatiska gallvägarna som vid leverporten (hilus) löper ihop till en gemensam gallgång (ductus hepaticus comunis). Normal vidd på denna gallgångarna är ca. 3-5mm. En kort sträcka ner (ca. 4cm) löper denna gallgång ihop med utflödet från gallblåsegången (ductus cysticus) varefter dom då bildar en gemensam gallgång (ductus choledochus). Denna gemensamma gallgång har en vidd på ca. 6mm och är ca. 5-10 cm lång. Denna löper sedan ner till utträdet till tarmen som innan dess avslutas med en ringformad muskelsfinkter (sfinkter ODDI) som sitter i tarmens vägg/slemhinna och reglerar utflödet av galla till tarmen. Strax innan gemensamma gallgången (ductus choledochus) kommer fram till sfinkter Oddi löper utförsgången från bukspottkörteln (ductus pankreaticus) ihop och bildar ihop en gemensam gallgång. Bukspottkörtelns gång har även en ringformad muskelsfinkter (sphincter ductus pancreatici) som reglerar bukspotten att nå den egentliga gallvägen.
Gallgångarna huvuduppgift är att transportera galla från lever och gallblåsan samt bukspott från bukspottkörteln.
