
En gastrostomi är en ”port” direkt från utsidan in i magsäcken för sondmat och läkemedel för dem som inte kan tillgodogöra sig detta via munnen eller annat sätt. En gastrostomi kan även utgöra ett sätt för att komplettera att patienten får i sig tillräckligt med föda och näringsämnen.
En inläggning av gastrostomi som görs på röntgen förkortas PRG (perkutan radiologisk gastrostomi) och en dito på endoskopienheten heter PEG (perkutan endoskopisk gastrostomi).
Skillnaden är att en PEG (endoskopiskt) läggs in temporärt via ett gastroskop genom svalget ner till magsäcken som sedan efter ca. 6-12 veckor ska bytas till den slutliga gastro-knappen eller liknande (Mic-Key). Detta bytet av PEG till Mic-Key knapp behövs inte vid en PRG (radiologisk) där patienten får en Mic-Key knapp direkt vid ingreppet på röntgenavdelningen. Dessutom slipper patienten att få ner ett tjockt gastroskop till magsäcken via svalget vid anläggningen av en Mic-Key knapp om denna metod görs via röntgens försorg.
Det finns dock ett generellt krav där patienten måste kunna medverka till undersökningen då denna metod för nutrition1Tillgodogöra kroppen energi och näringsämnen. generellt inte görs i narkos (gäller inte barn/ungdom) utom vid undantagsfall då denna inläggning av gastrostomi inte går att göra endoskopiskt.
Det finns tillfällen då patientens anatomi inte medger att en gastrostomi kan utföras radiologiskt (PRG). Hinder för denna metod utgörs oftast av att patientens magsäck ligger dold under vänster revbensbåge varför man ej får åtkomst till den utifrån. Vid en uppenbar anatomisk hinder för en PRG gör man inte gastrostomin med denna radiologiska metod (PRG) utan patienten hänvisas till en ev. endoskopisk inläggning där ansvar och bedömning av möjligheterna för detta då ligga på läkaren på den endoskopiska kliniken.
Denna anatomiska hinder för åtkomst till magsäcken ses inte alltid på tidigare gjorda röntgenundersökningar (CT, konv. röntgen) där man med hänvisning till dessa tidigare röntgenbilder ansett att det troligen går att genomföra en radiologisk gastrostomi på patienten. Det finns således tillfällen då denna anatomi besannas först i samband med pågående ingrepp (PRG).
Indikation
 Personer med otillräcklig oral nutrition2Att inte kunna äta tillräcklig normalt föda via munnen som täcker kroppens näringsbehov. med risk för undernäring kan få hjälp av en gastrostomi för kompletterande enteral nutrition3Näring som ges via sond (via näsan) eller stomi (gastrostomi, jejunostomi). som anses behövas ske under en längre tid (>4 veckor). Undernäring utvecklas när patienten under en längre tid förbrukar mer energi än vad som tas in via födan. Detta betyder att kroppen utnyttjar sina energireserver utan att fylla på ny. Med aktiv näringstillförsel via gastrostomi hjälper man kroppen att återställa näringsbehovet och fylla på kroppens eget förråd av näringsämnen.
Personer med otillräcklig oral nutrition2Att inte kunna äta tillräcklig normalt föda via munnen som täcker kroppens näringsbehov. med risk för undernäring kan få hjälp av en gastrostomi för kompletterande enteral nutrition3Näring som ges via sond (via näsan) eller stomi (gastrostomi, jejunostomi). som anses behövas ske under en längre tid (>4 veckor). Undernäring utvecklas när patienten under en längre tid förbrukar mer energi än vad som tas in via födan. Detta betyder att kroppen utnyttjar sina energireserver utan att fylla på ny. Med aktiv näringstillförsel via gastrostomi hjälper man kroppen att återställa näringsbehovet och fylla på kroppens eget förråd av näringsämnen.
Patienter med återkommande reflux av föda i samband med födointag som då riskerar aspirationspneumoni4Lunginflammation (pneumoni) som beror på att maginnehåll backar eller kräks upp igen genom matstrupen och då riskerar åka ner i luftvägarna som ger en lunginflammation. är kandidater för en gastrostomi.
Patienter som kräks efter måltid via tillfällig bef NG-sond (nasogastrisk sond) eller redan etablerad ventrikel knapp och tappar vikt av detta kan behöva få eller byta till en GJ-/J-knapp dvs. en gastrostomi som är förlängd ut i tunntarm där sondmaten då hamnar. Detta medför en klart mindre risk för att patienten kräker upp sondmaten i samband med matningen. Risken för aspirationspneumoni minskar då markant.
Detta byte till lång jejunal matknapp övervägs först efter att patienten provat på vanlig kort Mic-Key knapp men som har fortsatta refluxproblem i samband med sondmatningen.
Dessa inläggningar är oftast inte av akut karaktär då personen troligen redan har en NG-sond för kompletterande nutrition.
Parenteral nutrition
Parenteral nutrition sk. TPN (total perenteral nutrition) ges när tarmsjukdom medför att tarmens förmåga att ta upp näringsämnen är nedsatt och patienten därför måste förses med näring via blodbanan. Annan indikation för TPN är vid obstruktion (totalt hinder) av tarmarna där föda och vätska inte kan ges via magsäcken då detta inte kan passera igenom mag-tarm-kanalen på vanligt sätt. TPN ges i blodet som färdig pås-lösning (Olimel) som då innehåller alla de näringsämnen (glucos, aminosyror, fetter, mm.) som kroppen behöver för fullständig näringstillförsel. Till denna TPN-påse behöver man dock tillföra bla. vitaminer, elektrolyter, mm.
Det finns ett antal mer eller mindre vanliga biverkningar och komplikationer till att ge TPN via en nål in i blodbanan. De allvarligaste riskerna i samband med TPN är en infektion i blodet, blodpropp, metaboliska rubbningar, förhöjd sockernivå i blodet, påverkan på kroppstemperatur, mm.
Kontraindikationer
Kontraindikationer (riskfaktorer):
- Gastric by-pass5Kirurgisk ingrepp där magsäcken görs mindre. Denna behandling görs görs som fettmabehandling där annan konventionell behandling inte anses tillräcklig.
- Malrotation6Oftast ett tillstånd hos små barn där tunntarmen inte fullföljt en hel rotation under fosterstadiet vilket påverkar passagen igenom detta tarmsegment. Behandlas genom kirurgi.
- Varicer/ulcus (magsår)
- Peritonit (bukhinneinflammation)
- Stort hiatushernia (magmunsbråck)
- Tumörväxt i magsäcken
- Förväntad kort överlevnad (<30 dagar)
- Demens
- Kraftig obesitas (tjock)
- Obstruktion av nedre magmunnen7Nedre magmunnen (pylorus) har en försträngning/blockering som medför att innehåll i magsäcken hindras från att rinna ut i tarmsystemet..
- Då det inte går att lägga ner en nasogastrisk sond eller kateter (för PRG).
Patologi
Neurologisk störning
Flertalet patienter som behöver en permanent gastrostomi (Mic-Key) har någon form av neurologisk störning vid födointaget. Denna störning leder oftast till att dessa patienter inte kan svälja eller ifall dom kan svälja hamnar födan ofta ner i luftvägarna.
Denna svälningsstörning kan ses vid långt gångna neurologiska sjukdomar så som ALS8ALS är en förkortning av amyotrofisk lateralskleros vilket innebär
Orsaker till ALS är i mycket okänd. Det man tror sig veta är att nervcellerna har kortare livslängd vilket grundar sig på att den drabbade personen har för mycket av ämnet glutamat i hjärnan. Glutamat är en signalsubstans som har stor betydelse för nervöverföringen mellan hjärncellerna. Glutamat har enligt forskningen även en stor del i olika neurologiska sjukdomar, psykisk ohälsa, minnet, inlärning, aptiten, epilepsi, mm. Levnadstiden efter sjukdomens debut varierar stort men man har sett ett genosnitt på 2-3 år. Det finns även personer med som levt över 10-15 år med ALS.
Symtomen är generell muskelförsvagning, kramper, stelhet i ansiktets muskler vilket då påverkar tal, sväljning, mimik, mm. ALS delas in i olika grupper beroende på symtom, primär lateralskleros, pseudobulbär pares, progressiv spinal muskelatrofi samt progressiv bulbär pares.
Behandlingen av ALS idag inriktar sig på att hämma en allt för stor glutaminfrisättning i kroppen. Man räknar med att ca. 10% av ALS patienterna har en ärftlig orsak.
Glutamat har även en viktig del i kroppens immunförsvar. Glutamat får människan i sig via olika sorters födoämnen.
Man räknar med att ca. 10% av ALS patienterna har en ärftlig orsak. (amyotrofisk lateralskleros), MS9Multipel skleros är en kronisk autoimmun sjukdom där kroppens eget immunförsvar påverkar den fettskikt (demyeliniserande sjukdom) som ligger runt nervtrådarna och utgör dels ett skydd för nervtråden men bidrar även till en ökad nervimpuls genom nervtråden. Nervtråd utan fettskikt skadas lätt av bla. infektioner kring nervtråden vilket påverkar hastigheten i nervimpulsen eller helt stänger för nervimpulser genom vissa nervtrådar. MS symtomen kommer och går i sk. skov där neurologiska funktioner faller bort vid ett skov men återkommer helt eller till viss del efter ett skov. Ett skov kan vara från någon dag till flera månader.
Sjukdomen bryter oftast ut i relativt tidig ålder kring 20-40 års ålder. Sjukdomen är dubbelt så vanlig hos kvinnor som hos män.
Idag har man inget botemedel för MS men det finns bromsmediciner som medför att patienten återfår de flesta av sina neurologiska bortfall efter skov (multipel skleros), mm.
Förträngning
Strikturer eller stenoser (förträngningar) i matstrupen kan utgöra en indikation för en gastrostomi där patienten inte klarar av att svälja såväl fast som flytande föda utan stor risk för felsväljning ner i luftvägarna. Orsaker till en förträngning kan utgöras av en tumörväxt i matstrupen som mer eller mindre täpper till passagen för föda ner till magsäcken. Annan orsak till förträngning i matstrupen kan vara mekaniskt där en skada (trauma, frätande vätska, mm.) åsamkat patienten denna förträngning.
Förträngning i matstrupen medöfr att en gastrostomi inte kan läggas endoskopiskt då man inte kan föra ner ett gastroskop till magsäcken utan denna gastrostomi får då göras radiologiskt (PRG).
En behandling av trängsel i matstrupen kan även inledningsvis behandlas genom att läkaren dilaterar (vidgar) matstrupen med en ballong. Anses denna åtgärd inte tillräcklig, som vid tumörväxt där man troligen får räkna med att tumören växer sig större trotts upprepade ballong-dilatationer, kan ett stent bli aktuellt som trycker ut tumörväxten mot matstrupens vägg som då håller en passage genom matstrupen öppen för mat, mm.
Nedsatt förmåga att äta
Personer med olika handikapp kan ha svårt att tillgodogöra sig tillräcklig nutrition genom munnen vilket kan medföra att de över tid minskar i vikt. Dessa personer kan, trotts sin förmåga att till viss del äta själv, behöva kompletterande näringstillförsel då näringsbehovet är större än vad de klarar av att äta. Detta kompletterande näringstillskott kan då ske via en gastrostomi. Det andra alternativet för kompletterande nutrition är via en matsond genom näsan ner i magsäcken vilket av de flesta upplevs negativt i de flesta hänseende.
Metod

Anläggande av en gastrostomi kan antingen göras radiologiskt eller endoskopiskt. Vilken metod man använder beror mycket på om det finns kompetens för den radiologiska metoden på sjukhuset eller ej.
Finns ingen kompetens för den radiologiska metoden (PRG) så läggs denna endoskopiskt med ett gastroskop via munnen. Finns det ingen endoskopisk avdelning på sjukhuset så får patienten ha en sond via näsan till magsäcken för nutrition och läkemedel tills en remiss för anläggande av en gastrostomi skickats till ett större sjukhus.
Den radiologiska metoden (PRG) går ut på att man fäster magsäcken och bukväggen mot varandra med 3-4 st. mycket små sk. ”ankare” inuti magsäcken som via en tråd dras och fästes med en sk. ”suturknapp” (liknande en skjortknapp) utanpå huden. För att kunna sticka in i magsäcken med en nål (suturankare) behöver man blåsa upp magsäcken med vanlig rumsluft. Detta görs vis den sond genom näsan patienten fått inför detta ingrepp.
Det område där magsäckens vägg och bukväggen dras samman med dessa suturankare växer sedan ihop och bildar en permanent fast sammanväxning (adherens) mellan bukväggen och magsäcken.
Genom denna sammanpressning av magsäck och bukvägg (med suturankare) skapas ett stoma (kanal) där själva gastrostomi-knappen passerar in genom huden till magsäcken. Tråden som förbinder ankaret (i magsäcken) med suturknappen (utanpå huden) löses upp (absorberas) som resulterar i att dessa knappar utanpå huden lossnar spontant inom 2-3 veckor. Därefter anses stomat läkt och den sammanväxning som skett mellan magsäcken och bukväggen får även anses någorlunda stabil efter denna tid. Se nedan (Annan info).
Gastrostomiportar (Mic-Key knapp, etc.) ska bytas med återkommande intervaller (3-4 mån) vilket då görs i hemmet eller vårdcentral om det är en PRG (radiologisk). En PEG (endoskopisk) måste vid första bytet efter att stomat läkt göras på sjukhus med gastroskopi.
Förberedelser
Patienten måste ha genomgått visa förberedelser inför en gastrostomi:
- Det ska finnas en klar indikation för en gastrostomi (avflödeshinder, stas, pyelit, förväntad livslängd, mm.) och värderade riskfaktorer, alternativ och ev. svårigheter med ingreppet.
- Det bör finnas en preoperativ bilddiagnostik i form av en ultraljuds- eller CT-undersökning som bör ligga till grund för planeringen av en nefrostomi.
- Inför en gastrostomi (oavsett PRG eller PEG) måste patienten genomföra preoperativa förberedelser i form av blodprover, uppehåll med viss medicinering, fasta mm.
- Blödningstatus involverar analys av HB10Hemoglobin finns normalt som molekyler inne i de röda blodkropparna. Referensvärde är ca 117-153g/l men referensområdet varierar mellan könen. Högt Hb kan bero på intorkning, vätskeförlust, polycytemi, mm. Lågt värde (anemi) kan bero på blodförlust, järnbrist, B12-brist, hemolys, mm., B-TRC (Trombocyter)11Trombocyter bildas i benmärgen ”lever” i ca. 8 dagar. Trombocyter aggregerar vid kärlskada och bildar en plugg. Påverkar även koagulationsmekanismer, proteiner, i blodet som bildar fibrin. Referensvärde ca. 165-387×109/l. Höga värden (trombocytos) kan bero på akuta blödningar då benmärg släpper ut stora mängder trombocyter. Lågt värde (trombocytopeni) kan bero på nedsatt funktion av benmärgen, cancer, njursvikt, mm., P-PK (INR)12Protombinkomplex analyserar blodets förmåga att koagulera. Värdet för detta prov får man genom kvoten av patientens blod och ett normalt koagulationsvärde. referensvärde är 0,9-1,2. Höga värden fås vid brist på koagulationsfaktorer, K-vitaminbrist, leverskada samt vid Waran-behandling där den terapeutiska värde då ska ligga mellan 2,0-3,0. Heparin har i normala doser ingen större påverkan på INR-värdet. Provtagning i hepariniserad infart kan däremot ge mycket höga värden. Vid mycket höga P-PK-värden (>5,0-6,0) av Waran-behandling kan man ge Konakion för att motverka den ökade blödningsrisken., P-APT-tid13Aktiverad tromboplastin-tid mäter hur lång tid det tar för blodet att koagulera efter man tillsatt citrat (Ca2). Referensvärde ca. 26-33 sekunder men kan variera mellan laboratorier. Högt värde kan bero på brist på koagulationsfaktorer, hemofili, mm. Högt värde fås även vid behandling med Heparin..
- Dessa blodprov vara högst 1-7 dagar gammalt beroende pågående medicinering.
- Du får en remiss för blodprovstagning eller besked om hur du ska göra med blodproverna av din läkare, remitterande enhet, mottagning eller annan kallande enhet.
- Du tar dessa prover någon eller några dagar innan undersökningen.
- Patienten får ofta någon lugnande medicinering samt smärtstillande på vårdavdelningen strax innan detta ingrepp.
- Patienten kommer i säng från vårdavdelning, dagkirurgi, etc. till detta ingrepp.
Blodförtunnande medicin
Patienter som medicineras med antikoagulantia (Waran), antitrombotiska NOAK medel (Eliquis, Pradaxa, Xarelto) eller vissa trombocythämmande medel (Brilique, Clopidogrel) måste tillfälligt minska eller helt avbryta denna medicinering 2-5 dagar innan ett elektivt (tidbokat) ingrepp.
Effekten av dessa läkemedel ökar risken för oönskad blödning samt förlänger blödningstiden. Denna ordination för uppehåll av dessa mediciner ansvarar patientens remitterande doktor samt operatör för. Likaså när patienten åter igen kan påbörja sin medicinering samt ev. upptrappning av medicindos.
Eventuellt kan patienten fortsätta annan medicinering med liknande läkemedel vid ingreppet.
Patienter med medicinering enligt ovan måste utvärderas av remitterande läkare eller konsult av specialist läkare om behovet samt riskerna med att tillfälligt avbryta denna medicinering samt möjligheter att tillfälligt erhålla annan tillfällig blodförtunnande medicinering.
Premedicinering
- Patienter som har känd allergi mot jod ska premedicieneras enl ordination.
Utförande

Detta ingrepp är oftast snabbt genomförd (15-20min exkl. tvätt och drapering).
Patienten ligger på rygg på röntgenbritsen vid detta ingrepp.
Gastrostomin brukar placeras medialt eller någon liten bit åt vänster från bukens medellinje strax under vänster revbensbåge (arcus).
- Innan steriltvätt ska hud-området tvättas av med Descutan-svamp.
- Om behåring (män) rakas området för tänkt plats för gastrostomi (görs på röntgen).
- Ett stort område av övre delen av buken tvättas med klorhexidinsprit kutan lösning 5mg/ml14Klorhexidinsprit dödar och hämmar samt har en långtids effekt på tillväxten av en mängd olika bakterier..
- Buken draperas (kläds in) runt tilltänkt ställe för gastrostomi med sterila dukar.
- Undersökningen inleds med att läkare undersöker med ultraljud där man då bedömer läge på magsäck, ev. tarmar i vägen för punktionerna, leverns kontur och ev blodkärl i området som man ska undvika att sticka i.
-

Mätning av stomat inför val av Mic-Key knapp Pat. får ett läkemedel Buscopan iv15Spasmolytikum som har en effekt på den glatta muskulaturen i tarmväggen, gallvägarna och urinvägarna som minskar rörelser/motoriken i dessa organ med ett avflöde. innan infundering av luft via NG-sonden som minskar tarmarnas motalitet (rörelser).
Detta för att den luft man pumpar in, genom den sond patienten har via näsan, ska stanna kvar i magsäcken istället för att på vanligt vis passera vidare ut till tarmarna.
När Buscopan börjar få effekt får patienten oftast en pulsökning. Patienten kan ev. känna en känsla av hjärtklappning då pulsfrekvensen ökar markant. - Därefter pumpas luft in i magsäcken så att denna spänner ut sig.
Patienten kan uppleva sig uppblåst med lite obehag av denna uppblåsning med luft. - Patienten får lokalbedövning i huden inför varje ankarsuturnål som sticks in i magsäcken.
- Den luftfyllda ventrikeln punkteras och dras upp mot bukväggen med 3-4 st ankarsuturnålar.
-

Gastrostomi med suturknappar samt Mic-Key knapp En lite grövre punktion för själva stomat läggs därefter i centrum av de omkringliggande ankarknapparna och man för in en tunn metall-ledare (ståltråd).
- Innan man väljer storlek på gastrostomi-knappen måste man mäta längden på stomat från hudnivå in till magsäcken med en [mätkateter] (bild) då olika personer har varierande bukomfång (bukfett).
- Vald storlek av gastro-knapp (Mic-Key) förs in i magsäcken över metall-ledaren.
- När gastrostomi-knappen är helt inne i magsäcken kuffas ballongen (blåses upp) som sitter på gastrostomi-knappen med ca 5-7ml sterilt vatten så att denna inte glider ut ur stomat.
- En förlängningslang kopplas till Mic-Key kopplingen och kontroll av läget göres med kontrastmedel in genom gastrostomin till magsäcken.
- Patienten direkt efter ingreppet antibiotika Bactrim16Antibakteriellt läkemedel. (20ml Oral lösning) eller liknande direkt i porten eller via den befintliga magsonden som profylax (förebyggande syfte) för ev. infektion.
Förband

Gastrostomin och kringliggande suturknappar täcks av ett luftigt förband (kompress).
Förbandet byts regelbundet tills alla suturknappar spontant lossnat vilket bör ske efter 2-3 veckor.
Eftervård
På vårdavdelning
- Sängläge 2 timmar efter ingreppet
- Fasta 2 timmar efter ingreppet.
- Enbart vatten ska ges första dygnet i gastrostomin (efter fasta ca. 20ml, 6-8 ggr/dygnet).
- Sondmatning påbörjas 1 dygn efter insättningen (morgonen därpå) om vattnet i stomin kunde ges utan att patienten känner sig påverkad eller har obehag på något sätt.
- Patienten kan känna obehag i hudnivå där stomat stuckits in några dagar efteråt (Alvedon, etc. kan tas för detta).
I hemmet
- Förbandet bör bytas vid varje mat-tillfälle samt vb.
- Förbandet ska (tills suturknapparna lossnat) hållas torrt, rent och luftande (ej plastfilm Tegaderm, etc.).
- Pat. ska ha en extra Mic-Key knapp i reserv i hemmet ifall att den som sitter i går sönder eller åker ut av annan anledning.
- En nysatt gastroknapp (Mic-Key, etc.) bör ej bytas inom 8 veckor.
Finns ett behov att byta en nysatt gastroknapp tidigare än 8 veckor bör detta göras på den vårdenhet som utförde ingreppet (röntgen, endoskopin, etc.). - Vid värk från stomat första dagarna efter inläggning kan ev. brustablett paracetamol (500mg) som ges i gastrostomin 3-4 ggr/per dygn lindra.
Annat
- Pat ska undvika dusch över op-området de första 3 dagarna.
- Pat ska undvika att bada tills samtliga ankarsuturknapparna lossnat. samt att stomat läkt och ser torrt ut (ingen blödning vid rotation av knappen).
- Matningarna via gastrostomi bör göras uppvinklad eller sittande (för att undvika ev. reflux upp i matstrupen).
- En matning via gastrostomi ska ta lika lång tid (20-30min) som om födointaget hade skett via munnen.
Snabbare tillförsel kan ge illamående. - Gastro-knappen ska roteras vid varje tillfälle den används. Mer frekvent första veckan.
- Kopplings slangarna kan återanvändas efter att diskats. Dessa kan förvaras i en plastpåse i kylskåpet för att förhindra bakterietillväxt.
Slangarna bör dock bytas till nya 1gg/veckan. - Om diarre tillstöter byts alla slangarna till nya.
- Läkemedel som ska ges via gastrostomi ska krossas till pulver och spädas ut med vatten innan detta ges i gastrostomin.
Många läkemedel kan fås i flytande form vilket är bättre ifall dessa ska ges via en gastrostomi eller sond. - Gastrostomin ska spolas ordentligt med vatten (minst 50ml) efter varje måltid, läkemedel, mm.
- Används ej gastrostomin ska denna ändå spolas ordentligt med vatten 1 gång per vecka.
- Det går bra att dricka och äta den föda som går att svälja via munnen som vanligt om så är möjligt trotts man har en gastrostomi.
Broschyr
- Patientbroschyr för Mic-key på [Svenska].
- Användarinstruktion på [Albanska], [Arabiska], [Bosniska], [Engelska], [Finska], [Serbokratiska], [Somaliska], [Turkiska].
Broschyrmaterial hämtad från MEDA gastrostomi.se, 2021.
Anatomi och fysiologi
Magsäck
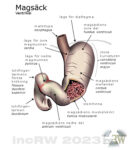
Magsäcken fungerar som tillfällig lagringsplats för födan och rymmer normalt ca. 1,5-2 liter. Under denna tid födan ligger i magsäcken fortsätter spjälkningsprocessen där maten blandas med saltsyra och enzymer.
Under födans väg genom mag-tarm kanalen bearbetas den av mer än 20 olika enzymer som alla är specialiserade på att bearbeta en viss beståndsdel i födan.
Övre delen av magsäcken har körtelceller som enbart utsöndrar slem. I nedre delen av magsäcken finns miljontals av de körtelcellerna (parietalceller)17Parietalceller är de få celltyper i kroppen som klarar av att ligga i en sur miljö som består av saltsyra. som utsöndrar saltsyran i magsäcken. Slemhinneproducerande celler i magsäcken bildar ett skyddande skikt i magsäckens vägg som skydd mot saltsyran.
All slem och andra produkter som utsöndras av celler i magsäcken kallas magsaft. Det bildas normalt ca. 2-3 liter sur magsaft per dygn. Denna sura miljö i magsäcken förstör nästan alla mikroorganismer utom ett fåtal som klarar denna miljö så som tuberkulosbakterie.
