
En perkutan nefrostomi är en temporär eller permanent extern avlastning med ett [dränage] (bild) som är kopplad till en påse utanför kroppen för en njure där ett hinder eller totalt stopp av urinavflödet från njuren påverkar dess njurfunktion.
Vid total avflödeshinder klarar sig njuren endast 1-2 eller ett par dagar. Sedan riskerar den att ta allvarlig skada.
Avflödeshindret gör att njurbäcken (hydronefros) samt urinledare (hydrouretär) fyller på sig med urin tills de är så pass utvidgad (dilaterad) att produktionen av urin då upphör i njuren. Det finns således ingen plats för urinen som produceras i njuren då njurens bäcken inte kan expandera på grund av sin kapsel.
Njuren måste därför avlastas (dräneras) från urin temporärt tills ev. hinder för den normala urinflödet ner till urinblåsan åtgärdats.
Indikation
Den främsta indikationen för att anlägga en nefrostomi är ett avflödeshinder (konkrement, tumör, striktur, mm.) för urinen från njuren genom urinledaren (uretär) ner i urinblåsan som inte gått över av sig själv eller avhjälpts av medicinsk behandling.
Om urinavflödet från njuren upphör kan detta inom kort tid skada njurfunktionen med njursvikt som kan bli bestående. Ett upphört avflöde av urinen från njuren kan även ge njurvägsinflammation (pyelit) som kan ge alvarliga komplikationer så som blodförgiftning1Inflammation (bakterier) som utgår från urinvägarna som sprider sig till och sprids via blodbanorna till andra delar av kroppen som en sepsis.
Symtomen är hög feber, ev. kräkningar, huvudvärk, andningspåverkan, hjärtpåverkan, mm.
Behandlingen är en snabb och hög antibiotikatillförsel utan att man väntar på resultatet av mikrobiologisk diagnos av aktuell bakterie (empirisk). (sepsis).
Konkrement
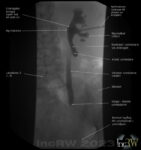
Den vanligaste hindret för urinflödet genom urinledaren utgörs av urinsten som kilats fast i en avsmalnande urinledare. I samband med att en sten fastnar i urinledaren påverkas urinledarens mycket känsliga slemhinna med att svulla upp på stället för den fastkilade stenen vilket täpper till urinledaren helt där det tidigare trots en sten kanske funnits en liten passage för urinen.
Tumör
Tumörer i urinledarna är ovanligt. Däremot kan patienter som gått igenom strålterapi för annan cancer eller genomgått operation i eller omkring urinledare få en striktur (förträngning/ärrbildning) i urinledaren som hindrar urinen att flöda fritt ner till urinblåsan.
Striktur
Orsaker till striktur (förträngning) i urinledare kan vara infektion i urinledaren som ger en svullnad i urinledarens slemhinna som då klämmer åt för urinpassagen ner till urinblåsan.
Patologi
Urinsten

Urinsten som fastnar i urinledaren ger ofta upphov till en karakteristisk akut svår smärta som sitter lokaliserad i flanken (sidan) på buken. Har dessa stenar en diameter på högst 4 mm passerar 90% av dessa oftast ut med urinen utan att fastna på vägen i urinledaren. Stenar med en storlek på 4-7 mm avgår i hälften av fallen spontant med urinavflödet ofta innan patienten hinner till doktorn. Stenar som ger en total avstängning för urinflödet till urinblåsan är viktiga att snabbt utreda då njuren kan ta oreparabel skada vid avflödesstopp mer än ca. 24 timmar.
Detta tillstånd kallas för avstängd pyelit.
Konkrement innebär inte per automatik en helt avstängd urinflöde genom urinledaren utan kan sitta kvar en längre tid där urinflödet i urinledaren passerar ett hinder men med högt motstånd (stas). Denna kvarvarande stas kan efter en tid (2-3 veckor) medföra en irreversibel skada på njuren.
Urinstenar ses oftast bra med enkel CT-undersökning (CT) då ca. 90% av alla urinstenar är förkalkade. Däremot är urinsyresten2Urinsyresten består av kristaliserad urinsyra. Detta fenomen kan uppstå om man dricker lite, har en överproduktion av urinsyror eller är ärftligt betingad. Behandling av detta är oftast profylaktiskt där patienten uppmanas att dricka mer eller kan man behandla medicinskt för att minska urinsyror..
Diagnostik
Det är brukligt att kontrollera ev. kvarvarande konkrement i urinledaren efter 2-3 veckor med datortomografi (CT). Detta under förutsättning att patientens akuta smärta släppt (innan hemgång) och patienten inte har någon feber.
Patient med symtom som inte avtar efter behandling i det akuta skedet undersöks med datortomografi3Undersökningen med CT för urinsten diagnostik görs utan bruk intravenös kontrastmedel. (CT) i detta akuta skede. Ultraljud kan svårligen diagnostisera och lokalisera sten i urinledaren då dessa lätt kan missas samt att vissa delar av urinledaren skyms av andra strukturer i buken.
Tumör
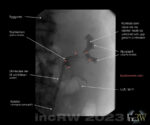
Det finns tumörer som kan sätta sig i urinledaren. Det kan vara såväl benigna som maligna.
Utredning av uretärtumör kan initialt göras med retrograd pyelografi då man via en kateter upplagd till njuren va urinröret sprutar in kontrastmedel samtidigt som man avbildar njurbäcken, urinledare samt passagen ut i urinblåsan med röntgen.
Idag görs dock ofta en diagnostik med ureterrenoskopi4Endoskop som ser ut som en kateter med en ljuskälla och optisk lins längs fram på katetern så läkaren visuellt kan bedöma urinvägarna. Genom detta endoskop kan man även föra in annat material för provtagning samt behandling då man med hjälp av en ”snara” kan dra ut en urinsten.(URS) där man med en optisk fiberkateter visualisera såväl urinblåsa, urinledare och njurbäckenet. Denna metod använder man även vid diagnostik av andra konkrement i urinvägarna. Undersökningen görs oftast med någon form av anestesi5Narkos eller epiduralbedövning..
Då tumör i själva urinledaren trots allt är så pass sällsynt så är det tumören i själva njuren eller i urinblåsan i anslutning till urinledares inträde till urinledaren eller till urinblåsan som genom sin storleken kan utgöra ett hinder för urinpassagen ner genom urinledaren.
Annan patologi
Infektion
Återkommande infektioner (kronisk) i urinvägarna kan föranleda en utredning om infektionen orsakas av urinstenar, missbildning av urinledare (PUJ) eller i njure, mm.
Striktur
Striktur kan även utgöras av knickbildning av urinledaren, diverse kärl som ligger an mot urinledaren eller fibrosbeläggning i urinledarens inre vägg. Mer ovanliga orsaker till striktur i urinledare kan bero på schistosomiasis6Parasitsjukdom som även kallas snäcksjukdom och orsakas av en parasitmask som finns i sötvatten framför allt i Afrikanska floder. Man beräknar att ca. 200 miljoner männsiskor bär på denna pariasit.
Schistosomasis finns även i vissa varianter i nordiska insjöar och vattendrag med utgör här enbart en infektion av huden. (bilharzia), amyloidos7Sjukdom som utgörs av defekta proteinmolekyler i kroppen som klumpar i hop sig genom långa proteintrådar. och endometrios8Vävnad som liknar livmoderslemhinna men som växer utanför livmodern på annat ställe i kroppen. Denna växt av endometriosvävnad ses vanligen i bukhinnan, äggstockar, äggledare, urinblåsa, ändtarm samt i sällsynta fall urinledare..
Strikturer ger ofta intermittenta avflödeshinder som ger symtom av flanksmärtor som ”kommer och går”.
Behandling
Medicin
Den initiala behandlingen vid obstruktiv njursten är smärtlindring samt antiinflammatorisk (antiflogistika) medicinering som ska dämpa smärtan av stenen samt att svälla av den inflammation i urinledarens slemhinna som uppkommer när en stenen fastnar och genom sin vidgning av uretären får stenen att (förhoppningsvis) lossna och passera ner till urinblåsan.
Uretärsten som inte spontant avgår, som utgör en stas eller obstruktion (blockering) av urinvägarna, där patienten dessutom har symtom i form av feber (pyelit) måste avlastas med dränering av urinen från njuren.
Detta görs genom att ett dränage (kateter) läggs genom huden (perkutan) in i njuren som därvid avlastas då den urin som bildas njuren leds ut via dränaget till en urinpåse. Detta metod för att avlasta njuren från urin kallas för nefrostomi.
När njuren blivit avlastad med en nefrostomi för sin urinproduktion kan läkare planera för senare behandling av en fastkilad uretärsten i ett lugnt skede i form av stötvågsbehandling (lithotripsy, ESWL) eller genom att plocka ut stenen endoskopiskt.
Nefrostomi

Dränage är vad det heter…. en oftast grov typ av kateter som avser tömma vätska, var (pus), luft, etc. ut ur kroppen. Dränage används framför allt som nefrostomi, vid dränage av bukabscesser9Ansamling av var i buken., gallvägsdränage (PTC) samt för att tömma pleuraexsudat10Vätska i lungsäcken..
Dränage finns i en mängd utförande och storlekar som man teoretiskt kan anlägga i de flesta åtkomliga kaviteter (hålighet) i kroppen med flytande patologiskt innehåll som behöver avlägsnas ur kroppen.
Dränage appliceras med hjälp av ultraljud och röntgengenomlysning då man måste visualisera den pågående processen med att ”pricka rätt” med dränaget i den njurbäckenet. Läget i njurbäckenet av dränagets kringla verifieras genom att man sprutar in kontrast genom dränaget efter appliceringen.
Dränage
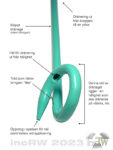
Dränaget är en ca. 3-5mm tjock mjuk slang man lägger in i njurbäckenet. Urinen leds sedan ut via [håligheter] (bild) längst ut på dränaget till en, oftast förekommande, påkopplad urinpåse utanför kroppen. För att inte dränaget ska glida ut ur njurbäckenet är dränaget konstruerad med en ”knorrliknande” ände som ligger inne i njuren. Denna ”knorr” hålls ”låst” med en tråd som gör att dränaget inte glider ut.
Om patienten får ha dränaget en längre tid byts det med 3-4 månaders intervaller under förutsättning att den fungerar så om tänkt. Om dränaget fungerar dåligt eller har inget avflöde från njuren kan man tvingas byta detta tidigare än planerat om det inte går att ”rensa” det befintliga dränaget. Detta görs på röntgenavdelningen.
Patient med nefrostomi kan ha en normal livsföring trots medföljande slang och urinpåse.
Dränaget och bandageringen av denna sköts oftast om av personal i primärvården.
Om ett nefrostomidränage åker ut ska detta åtgärdas omgående med ev. insättning av nytt dränage!
Om snabb (<4 tim) åtgärd kan man i många fall gå via den tidigare befintliga stickkanalen in i njuren med ett nytt dränage. Man behöver således inte sticka patienten på nytt för att lägga ett nytt dränage.
Avsluta nefrostomi
När man anser att en nefrostomi inte uppfyller någon funktion längre dvs. efter behandling av avflödeshindret i urinledare avlägsnas detta från patienten på röntgenavdelning med hjälp av röntgengenomlysning.
Metod
De flesta dränageinlägg idag görs med ultraljudsledd punktion med tunn nål och ledare som minimerar ev. stickskada och blödningsrisk i njuren. Detta har en viktig betydelse om utövaren ev. måste punktera om flera gånger då det ibland kan vara svårt att ”pricka rätt” vid första försöket.
Därefter för man på vald dränage in i det aktuella kaviteten (njurbäcken, bukhåla, etc.).
Förberedelser
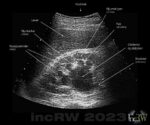
Det måste finnas en nyligen gjord bilddiagnostik (CT, ultraljud) som påvisar dilaterad njurbäcken samt upphävd/stas av urinpassage genom urinledaren innan man genomför en nefrostomi. En nefrostomi är en intervention där det, liksom vid alla andra interventioner oavsett typ, en viss risk för patienten i form av komplikationer så som blödning, skada på organstrukturer, smärta, mm.
Den första inläggningen av en nefrostomi kräver förberedelser på vårdavdelningen i form av blodprov, lugnande medicinering, etc.
Ska nefrostomi bytas, där det redan finns ett tidigare befintligt, behövs inga förberedelser.
Patienten måste således ha genomgått visa förberedelser inför en nefrostomi:
- Det ska finnas en klar indikation för en nefrostomi (avflödeshinder, stas, pyelit) och värderat riskfaktorer, alternativ och ev. svårigheter med ingreppet.
- Det bör finnas en preoperativ bilddiagnostik i form av en ultraljuds- eller CT-undersökning som bör ligga till grund för planeringen av en nefrostomi.
- Inför en nefrostomi måste patienten genomföra preoperativa förberedelser i form av blodprover, uppehåll med viss medicinering, fasta, mm.
- Blödningstatus involverar analys av HB11Hemoglobin finns normalt som molekyler inne i de röda blodkropparna. Referensvärde är ca 117-153g/l men referensområdet varierar mellan könen. Högt Hb kan bero på intorkning, vätskeförlust, polycytemi, mm. Lågt värde (anemi) kan bero på blodförlust, järnbrist, B12-brist, hemolys, mm., B-TRC (Trombocyter)12[Trombocyter bildas i benmärgen ”lever” i ca. 8 dagar. Trombocyter aggregerar vid kärlskada och bildar en plugg. Påverkar även koagulationsmekanismer, proteiner, i blodet som bildar fibrin. Referensvärde ca. 165-387×109/l. Höga värden (trombocytos) kan bero på akuta blödningar då benmärg släpper ut stora mängder trombocyter. Lågt värde (trombocytopeni) kan bero på nedsatt funktion av benmärgen, cancer, njursvikt, mm., P-PK (INR)13Protombinkomplex analyserar blodets förmåga att koagulera. Värdet för detta prov får man genom kvoten av patientens blod och ett normalt koagulationsvärde. referensvärde är 0,9-1,2. Höga värden fås vid brist på koagulationsfaktorer, K-vitaminbrist, leverskada samt vid Waran-behandling där den terapeutiska värde då ska ligga mellan 2,0-3,0. Heparin har i normala doser ingen större påverkan på INR-värdet. Provtagning i hepariniserad infart kan däremot ge mycket höga värden. Vid mycket höga P-PK-värden (>5,0-6,0) av Waran-behandling kan man ge Konakion för att motverka den ökade blödningsrisken., P-APT-tid14Aktiverad tromboplastin-tid mäter hur lång tid det tar för blodet att koagulera efter man tillsatt citrat (Ca2). Referensvärde ca. 26-33 sekunder men kan variera mellan laboratorier. Högt värde kan bero på brist på koagulationsfaktorer, hemofili, mm. Högt värde fås även vid behandling med Heparin..
- För akut behandling ska dessa prover vara tagna samma dag.
- För bokade undersökningar (elektiva) ska dessa blodprov vara högst 1-7 dagar gammalt beroende på patientens hälsotillstånd (status) samt pågående medicinering.
- Du får en remiss för blodprovstagning eller besked om hur du ska göra med blodproverna av kärl/kirurg mottagning eller annan kallande enhet.
- Du tar dessa prover någon eller några dagar innan undersökningen.
- Det ordineras oftast antibiotika om patienten har akut avstängd pyelit.
- Patienten får ofta ordinerat (av remittent) någon lugnande medicinering samt smärtstillande inför detta ingrepp.
- Patienten ska ha PVK (venös infart/nål).
Blodförtunnande medicin
Patienter som medicineras med antikoagulantia (Waran), antitrombotiska NOAK medel (Eliquis, Pradaxa, Xarelto) eller vissa trombocythämmande medel (Brilique, Clopidogrel) måste tillfälligt minska eller helt avbryta denna medicinering 2-5 dagar innan ett elektivt (tidbokat) ingrepp.
Effekten av dessa läkemedel ökar risken för oönskad blödning samt förlänger blödningstiden. Denna ordination för uppehåll av dessa mediciner ansvarar patientens remitterande doktor samt operatör för. Likaså när patienten åter igen kan påbörja sin medicinering samt ev. upptrappning av medicindos.
Patienter med medicinering enligt ovan måste utvärderas av remitterande läkare eller konsult av specialist läkare om behovet samt riskerna med att tillfälligt avbryta denna medicinering samt möjligheter att tillfälligt erhålla annan tillfällig blodförtunnande medicinering (Innohep, Klexane, mm.).
Premedicinering
- Patienter som har känd allergi mot jod ska premedicieneras enl ordination.
Utförande
Patienten ligger uppvriden med den aktuella sidan vid detta ingrepp.
Preoperativ huddesinfektion göres med klorhexidinsprit kutan lösning 5mg/ml av ett område över flanken av den aktuella sidan av buken.
Klorhexidinsprit dödar och hämmar samt har en långtids effekt på tillväxten av en mängd olika bakterier. Det finns ett fåtal patienter som är allergisk mot klorhexidin. Vid tvätt av dessa patienter kan man använda Etanol ≥70% för tvätt.
När sprittvättad hud är helt torr ska patienten draperas med sterila dukar. Draperingsmaterial idag är engångsmaterial som slängs efter förbrukning.
- Operatör kontrollerar med ultraljud lämplig punktionställe där man med punktionsnålen kan få åtkomst till njurbäckenet.
Inför punktionen läggs lokalbedövning på stället där dränaget sedan kommer att föras in. - När operatören verifierat att nålspetsen ligger i njurbäckenet kan man genom nålen föra in en metall ledare in i njuren.
Därefter dras nålen ut medan ledaren ligger kvar i gallgången. - På denna ledare för man sedan på dränaget.
– - När dränaget ligger med sin ände inne i njurbäckenet dras tråden på dränaget åt vilket skapar en ”kringla” i njuren åt vilket minskar risken för att dränaget åker ut oavsiktligt.
- Dränagets läge i njurbäckenet kontrolleras slutligen med kontrast.
- Dränage packas in under en kompress (intern dränering) och förband samt kopplas till en påse (KAD-påse) så att urinen rinner ner i denna.
Denna behandling tar normalt 30-40 minuter och göres av röntgenläkare med assistans av röntgensköterska.
Eftervård
Sjukhusbunden eftervård som fasta, sängläge och övervakning krävs under några få timmar (2-4 tim.) efter första inläggning av nefrostomi.
Det behövs ingen eftervård på vårdavdelning om inte det anses behövas efter ett byta en befintlig nefrostomi.
Anatomi och fysiologi
Njurar
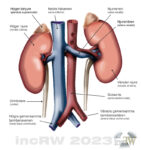
[Njuren] (anatomi) är bönformad med en längd på ca. 9-12cm, 5-6 cm breda och 4-5 cm djupa (vuxen) men en stor del av befolkningen har annan form på konturen som är ofarligt. Runt njuren sitter en bindvävshinna, njurkapseln (capsula fibrosa renis), som håller ihop njuren. Njurens yta är jämn men kan även ha en knölig ytstruktur som beror på fett i märgen (fetal lobulering) som följer med sedan fostertiden. Runt hela njuren sitter ett relativt tjockt lager av stötdämpande fett (capsula adiposa).
Njurar och binjurar ligger utanför bukhinnan (retroperitonealt) på var sin sida om ryggraden.
Njurarna sitter mot ryggen åt (dorsalt) i nivå med ländkota 1-2 (Th1-2). Höger njure ligger strax bakom leverporten (leverhilus), tjocktarmens högra krök (flexur) och tolvfingertarmen (duodenum). Vänster njure sitter ofta ca. 2 cm högre än den högra och ligger bakom bukspottkörtelns svans, magsäcken, tjocktarmens högra krök samt en massa tunntarmar.
Njurarnas övre poler skyddas bakifrån av de två nedersta revbensparen.
Området på njuren där njurartären (arteria renalis), njurvenen (vena renalis) samt urinledaren (ureter) löper in heter njurporten (hilus renalis).
Njurbarken (cortex) har en tjocklek på ca. 1,5-2,5cm men blir tunnare med högre ålder. I njurbarken börjar njurens system för filtrering av blodet. Detta system kallas för nefron och utgörs av flera delar som har en egen specifik uppgift i bildandet av urin. Man räknar med att det finns ca. 1 miljon nefron i vardera njure.
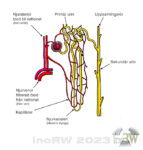
Närmast njurkapseln finns en del av nefronet som heter Bowmans kapsel (capsula glomeruli) där orenat blod först kommer in i en mängd kapilärer sk. glomerulus. I glomerulus filtreras blodplasman ut i njurkanalen (tubulus) medan blodkropparna stannar kvar och flyter tillbaka till kroppen genom njurvener. I denna plasma finns alla vattenlösliga ämnen som cirkulerar med blodet i kroppen. Denna första filtrering av blodplasma till njurkanalen kallas för primärurin och utgör ca. 160 liter per dygn.
Njurkanalen består av en u-formad slynga (Henle’s slynga) vari det mesta av primärurinen återabsorberas igen till kroppen så som vatten, salter, glukos, aminosyrer, mm. Njurkanalen är ca. 20-60mm lång och har en diameter på 15-60μm. När vätskan nått slutet på njurkanalen har ca. 85% av primärurinen återabsorberats genom kapillärer som omsluter njurkanalen.
Njurens samlingsrör resorberar den sista vätskan och ämnen tillbaka till kroppen i form av elektrolyter. Den återstående koncentrerade urinen från njurkanalen är den sekundärurin på ca. 1,5 liter per dygn som innehåller slaggprodukter och kissas ut.
Mängden urin varierar med hur mycket vätska en person dricker. Mängden urin en människa kissar ut är ca. 1,0-2,5 liter urin per dygn. Är urinmängden under ca. 700ml per dygn hos en människa som äter och dricker normalt innebär detta att slaggämnen i blodet stannar kvar i kroppen då urinen inte kan koncentreras hur mycket som helst.
Njurarnas funktion är att reglera kroppens vätskeballans samt utsöndra vattenlöslig slaggprodukter från kroppen. Andra organ som avlägsnar slaggprodukter från kroppen är levern med gallan samt via lungorna (koldioxid, mm).

Njurarnas funktion styrs av hormoner från hypofysen som är en endokrin körtel lokaliserad i hjärnan. Hypofysen i hjärnan insöndrar ett antidiuretiskt hormon (ADH) som reglerar hur mycket vätska som återabsorberas i njurkanalerna. Saknas ADH-hormon i kroppen kan urinen inte koncentreras utan den sekundära urinmängden blir mycket stor (>20 liter urin/dygn). Detta kan ske vid viss diabetessjukdom (diabetes insipidus). Även alkohol hämmar ADH-insöndringen och ger då ofta större mängder urin än normalt.
Binjurarna, som sitter på toppen av njurarna, har inget med urinproduktionen att göra utan är endokrina körtlar som som producerar en mängd hormoner15Binjurarna är endokrina organ (hormonproducerande) har ett fetthaltigt innehåll omgiven av en kapsel. Binjurarna utvecklades av ett av fostrets grodblad. Binjurarna samarbetar med hypofysen och producerar hormoner, kortisol, adrenogenitala steroider, aldosteron som till viss del reglerar blodtrycket, kroppens saltballans i vätskorna samt bla. stresshormon och könshormon. Sjukdom i binjure kan ge Addisons sjukdom, Cushings syndrom, mm. för reglering av en stor mängd av kroppens funktioner.
Det finns relativt vanliga avvikande anatomi för njurarna där en sk. hästskonjure återfinns hos ca. 15-18000 personer i Sverige.
En hästskonjure utgörs av en sammanväxt höger resp. vänster njure som trots detta har en normal funktion. Denna enade njure är dock mer sårbar för skador och sjukdomar då det riskerar att drabba de båda sammanväxta njurarna.
Det finns personer där en njure inte sitter på sin normala plats i kroppen (sk. ektopisk njure) utan återfinns då oftast nere i lilla bäckenet i området kring urinblåsan och ändtarmen. Det finns även enstaka personer där njurarna återfinns på samma sida av kroppen.
Det finns även personer som tycks sakna en njure där man då oftast finner, sedan fosterstadiet, en liten outvecklad njure på den plats där det borde finnas en fullt utvecklad njure.
Urinen
Urinen består till ca. 95% av vatten. En stor del av den övriga mängden urin består av urinämnen (urea) som består av produkter efter nedbrytningen av proteiner och aminosyror. Andra mindre mängder slaggprodukter som finns i urinen är kreatinin, urinsyra, ammoniumjoner, natriumjoner, kaliumjoner, kalciumjoner, kloridjoner samt fosfatjoner. Även en liten mängd svavelföreningar lämnar kroppen med urinen. Förutom dessa uppräknade ämnen i urinen finns ytterligare ett tusental andra ämnen (salter, enzymer, glukos, slaggprodukter efter hormoner, vitaminer och läkemedel), i urinen men i så små mängder att de är knappt mätbara. Glukos förekommer normalt i ytterst små mängder i urinen (0,5-1,0 mmol/l) där en ökad nivå av glukos ger en indikation på diabetes. Proteiner får normalt inte heller förekomma i några större mängder i urinen vilket i annat fall kan tyda på en njurfunktionskada.
Urinens ljusgula färg fås av urobilinföreningar16En produkt från bilirubinproduktionen i tarmen som under påverkan av tarmbakterier oxideras till urobilin (urinämne). Detta ämne går via portådern till levern som därifrån går ut i blodet för vidare transport till njurarna som ett brunrött färgämne.. En mer koncentrerad urin ger normalt en mörkare urin (morgonurinen).
Urinledare
Urinledare (ureter) är som det låter en passage för urinen från njurar till urinblåsa. Urinledarna löper från varsin njure ner framför och längs med ländmusklerna (psoasmuskeln) och har sitt inlopp i urinblåsan på varsin sida på dess undersida.
Urinledarens vägg består av ett kraftigt muskelskikt som utför de peristaltiska rörelser som föser urinen från njuren till urinblåsan.
Urinblåsa och urinrör
Urinblåsan (vesica urinaria) är en reservoar för bildad urin som behöver tömmas (kissa) vid viss fyllnad. Urinblåsan består av ett muskellager med en beklädnad av fibrös kapsel invändigt samt utvändigt.
Blåsan rymmer normalt ca. 200-500ml urin. Vid ca. 400ml urin i blåsan brukar man normalt inte tänka på annat än att få gå på toaletten och kissa. I urinblåsans vägg sitter sk. spänningsreceptorer som känner av hur utspänd urinblåseväggen är och skickar då en signal via ryggmärgen till hjärnan. Oavsett urinmängd i urinblåsan drar denna per automatik (autonoma nerver) samman sig med regelbundna intervaller.
Vid urinrörets början sitter en sfinkter som endast vidgar sig när trycket ökar så pass mycket i urinblåsan att den inte kan hålla igen. Denna blåssfinkter (musculus sphincter vesicae) kan man med egen viljan hålla stängd men inte med egen vilja få den att slappna av utan detta styrs av trycket i urinblåsan. Detta tryck kan man påverka och därigenom urinera när man själv önskar genom att krysta med bukmuskulaturen där man samtidigt slappnar av med muskler i bäckenbotten. Då öppnar sig sfinktern…
Urinblåsan ligger likt njurarna utanför själva bukhinnan (retroperitonealt). Urinblåsans tak ligger an mot bukhinnan medan framdelen ligger alldeles bakom symfysen. Denna närhet till symfysen kan medföra att skelettskador här även skadar urinblåsan. Blåsans ovandel bekläds med bukhinnan.
Hos mannen ligger urinblåsan an mot ändtarmen (rektum). Under blåsans botten vid urinrörets början vilar urinblåsan mot prostatakörteln som helt omger urinröret. Urinröret hos mannen är ca. 20-25cm långt (lite beroende på penislängd).
Hos kvinnan ligger livmodern och slidan mellan urinblåsan och ändtarmen (rektum) dvs. blåsan ligger inte an mot ändtarmen så som den gör på mannan. Urinröret är hos kvinnan ca. 3-5cm.
