| Enteral nutrition betyder att en patient får näringstillförsel genom att äta, via NG-sond (nasogastrisk sond), genom gastrostomi (PRG/PEG) eller en jejunostomikaterer som läggs genom bukväggen direkt in i tunntarmen.
För sondmatning (oavsett metod) krävs att patienten har en fungerande passage genom mag-tarmkanalen. |
|
Varför på röntgen
Med röntgengenomlysning minskar risken för felplacering av mat-sonden som annars kan riskera att hamna i luftvägarna (luftrörern) vilket upplevs mycket obehagligt för patienten.
OM sondmat ges med sonden felplacerad ner i luftvägarna kan detta ge livshotande tillstånd för patienten.
En annan fördel med sondnedläggning med hjälp av röntgengenomlysning är att sonden kan placeras med spetsen en bra bit ut i tunntarmen (jejunum) för en mer precis nutriering av patienten. Då sonden ligger ut i tunntarmen minskar man även risken för regurgitation (uppstötning).
Med sonden placerad ut i tunntarmen får man även ett stabilare läge av sonden som medvetet kan justeras bakåt eller oavsiktligt backas 15-20 cm utan att sonden behöver ”sättas om” på röntgenavdelningen.
Indikation
Nutrition

Sond för enteral nutrition ges till patienter med risk för sjukdomsrelaterad undernäring (svält) som inte på annat sätt tillgodogör sig ett tillräckligt näringsintag, vätska, medicinering, etc. En sond som går in via ena näsborren är dock inte en optimal lösning för längre tids nutrition. Dels känns den både estetiskt som fysisk obekväm.
Förutom att en NG-sond används för nutrition kan en sond dränera (avlasta) magsäcken vid tillstånd där maginnehåll inte tar sig vidare genom tarmsystemet eller patienten har återkommande uppstötningar med risk för aspirationspneumoni. Sonden kan även användas till ventrikelsköljning vid tex. förgiftning. Till dessa funktioner används i regel en grövre sond än vad som behövs för enbart nutritionsbehov.
Avses sondmatningen enbart en kortare tid (dagar/veckor) utan passagestörningar i mag-tarmkanalen läggs lämpligen en NG-sond.
Vid längre tids nutrieringsbehov via sond kan det finnas anledning att överväga någon form av gastrostomi (PEG, knapp, etc.) som har en hållbarhet på 3-6 månader.
Kontraindikationer (riskfaktorer) för att erhålla en NG-sond kan vara:
- Störd/upphävd tarmpassage
- Pancreatit (bukspottkörtelinflammation)
- Chock
- Lättblödande esophagus (matstrupe) eller ventrikel (magsäck)
- Nyligen opererad i svalg/matstrupe
- Demens
- Obstruktion av nedre magmunnen1Nedre magmunnen (pylorus) har en försträngning/blockering som medför att innehåll i magsäcken hindras från att rinna ut i tarmsystemet..
- Patienter med färsk skallbasfraktur.
- mm.
Kontroll av sondläge

En dysfunktionell befintlig NG-sond kan behöva kontrolleras på röntgen.
En ej fungerande sond med patienten i hemmet kan enklast att bytas på plats (i hemmet av hemsjukvården) till en helt ny då patienten slipper ta sig in till sjukhuset och röntgen för en kontroll av sonden. Troligen byts sonden ändå på sjukhuset vilket som nämnts kan göras i hemmet.
Patienter med NG-sond där sond-inläggningen tidigare gjorts på röntgen med kända svårigheter (strikturer, anatomisk anomali, tumör i matstrupen, sonden ska ut i tarmen, mm.) att sätta denna sond bör åka in till röntgen för en radiologisk kontroll av sonden. Dysfunktionell sond med kända svårigheter att sätta ska ej dras ut utan befintlig sond medföljer patienten till sjukhuset för denna kontroll och ev. byte till ny NG-sond.
Denna kontroll görs med genomlysning då man kontrollerar läget på sonden samtidigt som man kan spruta in kontrast i sonden.
Sonder (material)
Nutritionssonder benämns efter var sondens spets ligger där då sondmaten distribueras. Det finns således:
- Nasogastrisk sond (NG-sond(Clini-feeding sond) för placering i magsäcken.
- Nasoduodenal (nasoenterisk) sond placeras så att sondspetsens ändhål är i duodenum (tolvfingertarmen).
- Nasojejunal där sondens spets då ligger i jejunum (tomtarmen).
Material
- Sonder av PVC är för kortidsbruk (ca. 1 vecka).
- Sonder av Polyuretan kan ligga 4 till 6 veckor.

Sond för dekompression av ventrikeln (V-sond) ges till patienter med intermittenta kräkningar med aspirationsrisk, avlastning av ventrikel, mm.
Dessa sonder för detta ändamål är oftast av hårdare plastmaterial (polyuretan, PVC…) då lumen är större och sonden därför behöver vara mer stabil.
En kombination av nutrition- och ventrikelsond för dekompression är sk. 3-lumensonder (FREKA). Denna sond, med flera kombinerade kanaler i en sammanhängande sond, är grövre än vanliga NG-sonder. En FREKA-sond är 8mm i diameter medan NG-sonder är ca. 2-3mm tjock.
Om Clini-feeding-sond (vanlig benämning för NG-sond)
Sonden är en enkel nasogastrisk sond för enteral nutrition.
Sonden är ofta av polyuretan och har en livslängd på ca. 30 dagar.
Med sonden följer oftast en ledare som är till hjälp vid sättningen av sonden.
ENFit-standard
ENFit-standard är en kopplingssystem för material avsedd för enbart enteral nutrition där man enbart kan koppla ihop olika slangar och sonder för enteralt bruk med varandra. Inga andra sprut- eller slangkopplingar passar till denna fattning.
Denna standard för kopplingar mellan olika produkter för enteralt bruk har tillkommit de senaste åren för att undvika förväxling med andra infusions-system och elliminera risken för att ge enteral nutrition (sondmat) intravenöst (i blodet).
Alla ENFIT-kopplingar är av sorten Luer-lock (skruvfattning) och har numera en ljus lila färg. ENFIT-systemet består av material där kopplingarna på olika material ej är avtagbara.
De tidigare standarden ENLock har utgått helt från sortimenten av material för enteralt bruk. Före ENLock fanns ingen standard för sammankoppling av olika system för nutrition, infusioner, mm. utan dessa sammankopplingar (på sonder, dropp-slangar, mm.) var likadana som utgjordes av Luer- samt Luer-lock kopplingar.
Metod
Att sätta sond
| Trots mycket goda förutsätningar med en, inga anatomiska varianter, ingen patologi, etc. kan man ändå misslyckas med att sätta sonden. Både med och utan hjälp av röntgen…
När man på vårdavdelning eller annan vårdinrättning stöter på svårigheter att få ner sonden till magsäcken bör denna sondnedläggning utföras med röntgengenomlysning där man i realtid (live) ser när man för sonden via munnen, genom svalg/matstrupe och ner i magsäcken. Risken med att sonden går ner i luftvägarna, med det obehag för patienten detta medför, är mycket liten när sonden läggs med hjälp av röntgen. |
|
Förberedelser
Det finns inga generella förberedelser för patientens del.
En orolig patient kan dock behöva få någon lugnande läkemedel inför sondnedläggningen.
Val av sond
Val av sond beror på patientens tillstånd, indikation för sond samt vad som ska distribueras via sonden.
Patienter som enbart behöver nutritionshjälp och inte har retentionsproblem behöver endast en tunn och flexibel NG-sond.
Val av sondstorlek

NG-sonder finns i storlekarna 5, 7, 8 och 10F. Beroende på patient (barn/vuxen) samt vad som man avser spruta genom sonden väljs sond-storlek därefter.
Sonder finns även i olika längder 50-120cm. Val av längd beror på patientstorlek, om sonden enbart ska läggas till ventrikeln eller om den ska ligga ut i tunntarmen.
- Om sonden ska användas enbart för nutrition och vätska kan man använda alla storlekar.
- Om man avser att även medicinera patienten med krossad och pulveriserad medicin bör 10F sond sättas.
- Var observant på hur och var medicinering tas upp. Normalt tas medicinernas verksamma ämnen upp i blodet via tarmslemhinnan. Vissa mediciner tas dock upp redan i ventrikeln tex. acetylsalicylsyra.
- Kontrollera om medicin i tablettform kan ersättas med liknande preparat i mixturform (flytande).
- Om sonden enbart ska läggas ner i magsäcken räcker 50-80cm.
- Patientens födopassage till tarmen från ventrikeln kan då ej påverkas.
- Vid passagehinder eller annan fördröjning av tömningen från magsäcken kan patienten erhålla för mycket sondmat som inte passerar vidare utan då kan ge illamående och regurgitation (uppstötning/kräkning).
- Om sondens ände avses läggas ut i tunntarmen (duodenum-/jejunum) ska sondens längd vara minst 110cm.
- Sondmatningen till tarmkanalen kan volymmässigt mer kontrolleras då passagen genom ventrikeln inte är involverad.
- Patienten slipper ev. regurgitation och illamående då ingen sondmat ansamlas i ventrikeln.
- Om sonden senare ändå önskas ha placering i ventrikeln är denna då enkel att manuellt, utan röntgens hjälp, backa till önskad läge i magsäcken då man vet sondens längd.
Utförande (NG-sond)
| Sonden längd för placering i magsäcken väljs genom att mäta avståndet mellan näsa och öra plus öra och processus xiphoideus (bröstbenets nedre spets). Det går även att mäta från nästippen till patientens navel (huvudet rakt fram). När detta mätts märks sonden med t.ex. spritpenna eller tejp vid punkten för nässpetsen. Det är till denna markering sonden sedan ska föras in för att dess ände då kommer att ligga i magsäcken. |
|
Ledaren (metall-tråd) som oftast medföljer sonden bör smörjas in med medicinsk silikon eller liknande innan den förs in i sonden. Många sonders material ger ofta en kraftigt ökad friktion av ledaren i sonden. Det kan därför vara svårt att senare föra på resp. dra ut ledare om den inte smörjes in före med något glidmedel.
NG-sond till magsäcken
- Att ha patienten liggande eller sittande beror mycket på patientens tillstånd.
- Att sitta upp upplevs ofta mer ”bekvämt” för vaken och rörlig patient. Patienten kan då ha en ”kräkpåse/skål” och servett i händerna.
- På röntgen underlättar det (även för patienten) om patienten ligger ner.
- Patienten får själv välja näsborre.
- Om sår eller tidigare ingrepp i ena näsborren välj då den andra näsborren.
- En mindre mängd bedövningsgel sprutas in i den valda näsborren. Denna gel får därefter verka någon minut.
- Gelen appliceras även på sondens ände för ”bättre glid” genom näsborre och svalg.
- Patienten får ofta bedövningsspray avsedd för näsa/svalg då man minimerar obehagen vid sondens passage genom svalget.
- Spray kan dock genom sin fräna smak framkalla kräkreflex.
- Sonden, preparerad med medföljande ledare samt genomspolad med NaCl, föres in genom vald näsborre.
- Patienten kan hålla huvudet framåtböjd vid passagen genom svalget ner i matstrupen.
- Vid passagen förbi struplocket underlättar det om patienten sväljer medan sonden föres ner.
- Vakna och ”klara” patienter kan svälja en klunk vatten samtidigt som sonden föres förbi struplocket och vidare ner i matstrupen.
- När sondens markering (se mäta längden ovan) är vid näsborren bör sonden ligga nere i ventrikeln.
- För kontroll av läge i ventrikeln kan luft sprutas in i sonden och askulteras (lyssna) med stetoskop över magen.
- Man kan även kunna aspirera (suga upp) maginnehåll via sonden med en påkopplad spruta.
- Annan kontroll av av sondläget är med lackmuspapper med vilken man kan kontrollera maginnehåll som färgar lackmuspapperet från lila till rosa.
- Sonden fästes med tejp mot näsan.
- Vid oklart läge bör en röntgen göras för kontroll av sondens läget innan matning eller medicinering genom sonden påbörjas.
Sond till tarmen (nasoenterisk sond till tolvfinger-/tomtarmen)
Till denna procedur krävs en längre sond (≥110cm) då den ska en längre bit ut i mag-tarm kanalen.
Denna mer distala placering av sonden kan endast genomföras på röntgen med hjälp av genomlysning där läkare/röntgensköterska ser sondens passage förbi magsäcken.
Sondens läge mer distalt i tarmen kontrolleras därefter med kontrast eller luft.
- Metod enligt ovan (NG-sond till magsäcken).
- För att manipulera sonden genom magsäcken och ut förbi nedre magmunnen (pulorus) krävs att en metall-ledare finns i sonden som medför olika rörelser av sonden.
- Denna passage till tarmen kan ibland vara svår då avvikande anatomi kan försvåra processen (alla är vi olika…).
- Man behöver ofta spruta in en liten mängd kontrast genom sonden, som ligger parkerad i magsäcken, för att avgöra magmunnens läge och passagen vidare ut.
- Önskas sonden ligga ut förbi nedre magmunnen försöker man placera sondens ände ut till den sk. Treitz ligament2Treitz ligament en en bindvävssena som hänger upp tolvfingertarmens vänstra krök mot diafragmavalvets underdel. Här gör tunntarmen en skarp sväng ner till bukens centrala delar. Denna krök markerar övergången mellan tolvfingertarmen (duodenum) och tomtarmen (jejunum)..
- Man kan med fördel lägga sonden några cm. ner i tomtarmen om så går. Sonden får då även ett stabilare läge och klarar att backas ut, frivilligt eller ofrivilligt, upp till ca. 20 cm utan att man behöver ”sätta om” den.
- Kontroll av sondens läge görs med en liten mängd (5-10ml) jodkontrast genom sonden.
- Om patienten har allergi mot jodkontrastmedel eller inom snar tid ska genomgå en annan röntgenundersökning där ev. kontrast i tarmarna kan påverka bedömning, etc. av bilderna kan man spruta ner 20ml rumsluft som ses då man samtidigt genomlyser med röntgen.
Annat
-

Igensatt sond Sonden ska alltid före samt efter bruk spolas igenom med minst 30ml vatten.
- Ska läkemedel ges via en NG-sond måste denna vara väl mosad och utblandad med någon vätska för att inte orsaka stopp i sonden.
- Bäst är om det aktuella läkemedlet finns i flytande form.
- Läkemedel och sondmatning bör inte ges samtidigt utan sondmaten bör pausas ca. 30 minuter före resp. efter att läkemedel givits i sonden.
- Detta för att det finns risk att vissa läkemedel som interagerar (påverkas) med vissa typer av sondmat.
- Sonder vars ände ligger nedom magsäcken tillförs sondmat som ej är ”uppblandad” med magsyra från magsäcken.
- Denna avsaknad av magsyra möjliggör en högre bakterietillväxt i samband med sondmatningen varför det är viktigt med god hygien vid hanteringen av dessa sonder.
- Likaså skall sondmatning som går direkt till tarmsystemet ges långsamt för att inte patienten ska riskera drabbas av diarré eller magont.
- Om sondspetsen placeras distalt om magsäcken bör infusionspump användas vid sondmatningen samt ha sänkt hastighet på matningen.
Anatomi och fysiologi
Matspjälkning
 Matspjälkning betyder att den föda man tar in i munnen sönderdelas och tas upp av kroppen via mag-tarmkanalen.
Matspjälkning betyder att den föda man tar in i munnen sönderdelas och tas upp av kroppen via mag-tarmkanalen.
Till matspjälkningsapparaten hör munhåla, tänder, tunga, gomsegel, svalg, matstrupe, magsäck, tunntarm, tjocktarm, ändtarm, lever, gallvägar, gallblåsa och bukspottkörteln.
Det är således en stor del av kroppens organ som ingår i detta system som tar hand om föda och vätska för att vi som människa ska kunna tillgodogöra oss och utvinna energi från denna mat och vätska så vi kan fungera kroppsligt sett.
Det tar ca. 24-30 timmar för maten att passera från munnen till ändtarmen.
Magsäck
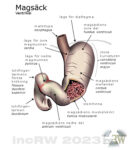
Magsäcken (anatomi) fungerar som tillfällig lagringsplats för födan och rymmer normalt ca. 1,5-2 liter. Under denna tid födan ligger i magsäcken fortsätter spjälkningsprocessen där maten blandas med saltsyra och enzymer.
Under födans väg genom mag-tarm kanalen bearbetas den av mer än 20 olika enzymer som alla är specialiserade på att bearbeta en viss beståndsdel i födan.
Övre delen av magsäcken har körtelceller som enbart utsöndrar slem. I nedre delen av magsäcken finns miljontals av de körtelcellerna (parietalceller)3Parietalceller är de få celltyper i kroppen som klarar av att ligga i en sur miljö som består av saltsyra. som utsöndrar saltsyran i magsäcken. Slemhinneproducerande celler i magsäcken bildar ett skyddande skikt i magsäckens vägg som skydd mot saltsyran.
All slem och andra produkter som utsöndras av celler i magsäcken kallas magsaft. Det bildas normalt ca. 2-3 liter sur magsaft per dygn. Denna sura miljö i magsäcken förstör nästan alla mikroorganismer utom ett fåtal som klarar denna miljö så som tuberkulosbakterie.
Tunntarm
Tunntarmen är ca. 3 meter4Hos avlidna är tunntarmen ca. 6-7 meter. och ligger slingrad i större delen av bukhålan. Födan (sk. tarmvälling) i tunntarmen matas fram genom peristaltiska rörelser som då även blandar upp födan med bukspott och galla.
Den första delen heter tolvfingertarmen (duodenum) och utgör ett ca. 20-30 cm långt segment. Inom detta segment finns utförsgångarna från levern och bukspottkörteln.
I resterande delarna av tunntarmen (jejunum, ileum) fortgår spjälkningen och födan absorberas i tunntarmens vägg som är klädda med miljontals 1 mm långa tarmludd (villi). I fickorna mellan tarmludden består tarmväggen av ett enda lager celler där näringsämnen absorberas. Plattar man ut ytan av all tarmludd blir denna ca. 300 m².
